– Eine umfassende Literaturanalyse mit kritischer Bewertung für interessiertes Fachpersonal –
Dass ein zu kurzes Zungenband (Ankyloglossie) mit Stillproblemen assoziiert sein kann, ist heute allgemein anerkannt (s. ausführlichen Artikel zum zu kurzen Zungenband). Wann es jedoch durch eine Frenotomie getrennt werden sollte, ist alles andere als eindeutig. Im folgenden Beitrag geht es um das in den letzten Jahren entwickelte, standardisierte Beurteilungsinstrument BTAT / TABBY – Bristol Tongue Assessment Tool (BTAT, die Textversion) und Tongue-tie and Breastfed Babies (TABBY, die Bildversion) –, das für die initiale Ersteinschätzung in Geburtskliniken durch Hebammen, Stillberaterinnen und weiteres Fachpersonal erarbeitet und in mehreren Studien untersucht worden ist.
Wie ist BTAT / TABBY entwickelt und validiert worden, wie zuverlässig kann es behandlungsbedürftige zu kurze Zungenbänder identifizieren, wo liegen seine Stärken und Schwächen und wie lässt es sich sinnvoll einsetzen? Eine umfassende Analyse der aktuell vorhandenen Literatur soll eine erste Antwort auf diese Fragen liefern.
Inhaltsübersicht:
Das Wichtigste in Kürze
Die Entwicklung und Validierung des Zungenband-Beurteilungsinstruments BTAT / TABBY ist in wissenschaftlich begutachteten Studien transparent dargestellt worden. Basis für die Entwicklung war HATLFF, das etablierte Zungenband-Einschätzungsinstrument von Alison K. Hazelbaker, sowie klinische Erfahrung von Zungenband-Expertinnen. Die bisher durchgeführten Validierungsstudien bescheinigten BTAT / TABBY eine hohe Objektivität und Interrater-Reliabilität, d.h. eine gute Übereinstimmung zwischen verschiedenen Beurteilern (Ratern). Eine Handvoll Studien liefern erste Daten zur Aussagekraft von BTAT / TABBY inklusive Limitierungen und ermöglichen eine erste evidenzbasierte Einschätzung, wie die Ergebnisse zu interpretieren sind.
In der Praxis ermöglicht BTAT / TABBY eine schnelle, standardisierte und konsistente initiale Ersteinschätzung des zu kurzen Zungenbands. Im Gegensatz zu HATLFF, für dessen Anwendung eine kostenpflichtige, umfassende Einschulung auf Englisch benötigt wird, kann die Anwendung von BTAT / TABBY niederschwellig erlernt werden, was dessen breiten Einsatz in Kliniken, Hebammenpraxen und in der Stillberatung ermöglicht. Eine genehmigte deutsche Übersetzung liegt vor, kurze Videoanleitungen zu den einzelnen Elementen gibt es auf Dänisch.
Aufgrund der beschriebenen Vorteile ist BTAT / TABBY bereits in mehreren Ländern in die Praxis implementiert worden, darunter in Großbritannien, Dänemark, Brasilien und Neuseeland.
Aufgrund seiner Limitierungen kann BTAT / TABBY jedoch nicht als Goldstandard für die Beurteilung des zu kurzen Zungenbands gewertet werden. Zwar zeigt es eine starke und signifikante Korrelation mit einer Kurzversion des etablierten ausführlichen Beurteilungsinstruments HATLFF, aber die bisher durchgeführten eher kleineren Studien mit methodischen Limitationen zeigen widersprüchliche Ergebnisse bezüglich eines Zusammenhangs zwischen einem zu kurzen Zungenband anhand von BTAT / TABBY und Stillproblemen. Wichtig ist, dass offenbar ein erheblicher Anteil von Babys mit einem zu kurzen Zungenband anhand von BTAT / TABBY problemlos gestillt werden kann, wobei dies bei HATLFF ebenfalls der Fall ist. Nach der Durchführung von Frenotomien bei Babys mit einem BTAT-Wert von ≤5 fanden in einer neuseeländischen Studie 85% der Mütter, dass sich die Frenotomie positiv auf das Stillen auswirkte, jedoch haben über 40% der Mütter nach der Frenotomie weiterhin nicht gestillt oder das Stillen eingestellt. Eine Frenotomie zusammen mit einer frühzeitigen professionellen Stillberatung bei Babys mit einem zu kurzen Zungenband anhand von BTAT ≤5 reicht offenbar oft nicht aus, um das Mutter-Kind-Paar zum (Voll)stillen zu begleiten.
In der neuseeländischen Studie wurden etwa 80% der zu kurzen Zungenbänder anhand von BTAT ≤5 als Coryllos-Stufe 1 oder 2 eingestuft (klassisches anteriores Zungenband), 20% entsprachen einem posterioren Zungenband der Coryllos-Stufe 3. „Unsichtbare“ zu kurze Zungenbänder wurden anhand von BTAT nicht getrennt.
Es ist noch weitere Forschung erforderlich um einschätzen zu können, wie zuverlässig BTAT / TABBY Stillprobleme vorhersagt und behandlungsbedürftige zu kurze Zungenbänder korrekt identifiziert. Wie von den Autorinnen von BTAT / TABBY vorgeschlagen, sollte die Entscheidung für bzw. gegen eine Frenotomie niemals alleine anhand der Punktzahl getroffen werden. Teil der Entscheidung sind eine gründliche Evaluation des Stillens unter Beobachtung von Stillmahlzeiten, die Berücksichtigung weiterer Faktoren, die zur Entstehung von Stillproblemen führen können wie u.a. die Anatomie der mütterlichen Mamille, der Elternwunsch und mindestens eine Zweitmeinung von einer Expertin auf dem Gebiet von zu kurzen Zungenbändern und Frenotomien.
Ausführliche Literaturanalyse und Bewertung
Die aktuelle internationale Bedeutung von BTAT / TABBY
BTAT / TABBY ist bereits in mehreren Ländern in die Praxis implementiert worden, darunter in Großbritannien – der Heimat der Instrumententwicklerinnen –, Dänemark, Brasilien und Neuseeland. In Brasilien wird BTAT für das dort gesetzlich vorgeschriebene Zungenband-Screening an Geburtskliniken seit 2015 von den Behörden empfohlen (Brandao et al. 2018). Die Dänische nationale Leitlinie zum zu kurzen Zungenband setzt auf das TABBY (Dalsgaard et al., 2022).
Bei der Entwicklung der dänischen Leitlinie wurden im Rahmen einer systematischen Literaturanalyse noch weitere mögliche Beurteilungsinstrumente in Erwägung gezogen (Busck-Rasmusser et al. 2020), und zwar das sog. Hazelbaker Assessment Tool for Lingual Frenulum Function (HATLFF; Hazelbaker 2010), das sog. Neonatal Tongue Screening Test (NTST, Martinelli et al., 2016) von Martinelli und das Frenotomy Decision Tool for Breastfeeding Dyads (FDTBD; Dobrich, 2020). Die Entscheidung fiel auf TABBY, weil es im Gegensatz zu FDTBD gut validiert ist und im Vergleich zu ATLFF und NTST schnell und einfach anzuwenden ist und somit für die Bedingungen von vielbeschäftigten Geburtskliniken am besten geeignet ist.
Der Entwicklungs- und Validierungsprozess von BTAT / TABBY
Die Entwicklung und Validierung von BTAT / TABBY wurde von den Autorinnen dieser Instrumente in zwei wissenschaftlichen Publikationen (Ingram et al., 2015 und Ingram et al., 2019) und den darin zitierten Quellen (u.a. Amir et al., 2006 und Emond et al. 2014) transparent dargestellt.
BTAT / TABBY ist von einer britischen Arbeitsgruppe an der Bristol Universität entwickelt worden.
Basis für die Entwicklung waren das etablierte Beurteilungsinstrument von Alizon K. Haselbaker, das Hazelbaker Assessment Tool for Lingual Frenulum Function (HATLFF, Hazelbaker 2010), Erfahrungen der Arbeitsgruppe mit HATLFF im Rahmen von Studien sowie klinische Erfahrungen von Hebammen, Stillexpertinnen, Säuglingsernährungsspezialisten, Kinderärzten und HNO-Chirurgen (Ingram et al. 2015 und Ingram et al., 2019).
Der erste Schritt der BTAT/TABBY-Entwicklung war die Studie von Amir et al. 2006, in der die Autorinnen HATLFF zwar insgesamt eine gute Interrater-Reliabiliät – also Übereinstimmung zwischen mehreren Beurteilern (Ratern) – bescheinigten, jedoch feststellten, dass vier der Funktionselemente bezüglich des Saugens eine schlechte Interrater-Reliabilität aufwiesen. Das heißt, alle Erscheinungselemente und drei der Funktionselemente von HATLFF sind in der Amir-Studie von beiden Ratern einheitlich beurteilt worden, aber es wurde keine Übereinstimmung bezüglich der 4 Funktionselemente erzielt, welche das Saugen charakterisieren. Amir et al. schlugen in ihrer Publikation vor, die 4 Funktionselemente wegzulassen, um die Einschätzung zu vereinfachen. So entstand die Kurzform des HATLFF-Instruments. Diese Kurzform wurde in einer randomisiert-kontrollierten Studie zur Effektivität von Frenotomien bei milder bis moderater Ankyloglossie eingesetzt mit dem Ergebnis, dass die Frenotomie nicht in einer objektiven Verbesserung des Stillens nach 5 Tagen resultierte, aber die Selbstwirksamkeit der Mütter in Bezug auf das Stillen sich verbesserte und weniger Mütter zur Flasche wechselten innerhalb von 5 Tagen (Emond et al., 2014).
Weitere Elemente von HATLFF wurden in Frage gestellt, weil die Laktationsberaterinnen und Hebammen, die für die Emond-Studie das zu kurze Zungenband konsistent beurteilen sollten, es zu schwierig fanden zur selben Beurteilung zu kommen. Insbesondere in Bezug auf die Länge und die Elastizität des Frenulums (zwei Einschätzungselemente zum Erscheinungsbild) konnten sie sich nicht einigen (Ingram et al. 2015). Auch eine andere Forschungsgruppe fand die konsistente Einschätzung des zu kurzen Zungenbands anhand von HATLFF in einer Fallserie trotz persönlicher Einschulung durch Hazelbaker nicht einfach und bescheinigte dem HATLFF lediglich eine moderate Interrater-Reliabilität (Madlon-Key et al., 2008). Ingram und Mitarbeiterinnen formulierten daher das Ziel, ein einfaches Beurteilungsinstrument zu entwickeln, welches eine konsistente Einschätzung ermöglicht und in der Praxis gut eingesetzt werden kann: das Bristol Tongue Assessment Tool (BTAT) (Ingram et al. 2015). Die Auswahl der Einschätzungselemente erfolgte anhand der klinischen Erfahrung von 3 Hebammen, die zu kurze Zungenbänder regelmäßig beurteilten und trennten und anhand von HATLFF. 126 Babys wurden sowohl mit der HATLFF-Kurzform als auch mit BTAT durch jeweils 2 unabhängige Personen eingeschätzt mit dem Ergebnis, dass die beiden Instrumente eine starke und signifikante Korrelation (0,89) aufweisen, was dafür spricht, dass BTAT zu vergleichbaren Ergebnissen gelangt wie die HATLFF-Kurzform und anstelle dieser verwendet werden kann.

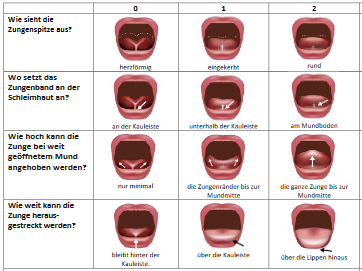
Das auf diese Weise entwickelte BTAT-Beurteilungsinstrument ist wie folgt aufgebaut: Es hat 4 Einschätzungselemente. Das erste davon beschreibt die Form der Zungenspitze, das zweite den Ansatz des Zungenbands an der Mundschleimhaut, das dritte das Anheben und das vierte das Herausstrecken der Zunge. Für jedes Erscheinungselement können 0 bis 2 Punkte vergeben werden. Eine Summe von 8 Punkten zeigt eine normale Zungenfunktion an, eine niedrige Punktzahl steht für ein zu kurzes Zungenband. Eine Punktzahl von 0–3 soll eine deutliche Einschränkung der Zungenfunktion anzeigen (Ingram et al., 2015).
In der Entwicklungs- und Validierungsstudie zeigte BTAT eine akzeptable interne Konsistenz der 4 Einschätzungselemente untereinander (ICC=0,760; Ingram et al., 2015), d.h. dass die 4 Einschätzungselemente miteinander korrelieren und somit im Wesentlichen dasselbe Konstrukt messen. Gleichzeitig unterschieden sich die Elemente noch voneinander, sodass keins der Elemente redundant wird. Eine paarweise Einschätzung unter 8 Bewerterinnen zeigte eine gute Interrater-Reliabilität (Cronbach’s α=0,708, Ingram et al., 2015).
2019 ist die Bild-Version von BTAT erschienen, das Beurteilungsinstrument namens Tongue-tie and Breastfed Babies (TABBY)(Ingram et al. 2019). Die Bilder sollen als eine visuelle Orientierungshilfe die Zuordnung sowie den mehrsprachigen Einsatz vereinfachen. Die Text- und Bildversion des Instruments zeigten bei einer Bewertung von 262 Babys anhand beider Versionen durch 5 Hebammen 97,7% Übereinstimmung.
Eine begleitende schriftliche Anleitung soll bei der korrekten Einschätzung helfen. Die Interpretation der Ergebnisse ist anhand der klinischen Erfahrung zahlreicher Fachpersonen, die BTAT und TABBY in ihrer klinischen Praxis einsetzten und Frenotomie-Entscheidungen trafen, weiter verfeinert worden, sodass eine Vorgehensweise zur Frenotomie-Entscheidungsfindung mit einem Grenzwert von ≤5 Punkten entstanden ist. Eine Punktzahl von 6 und 7 wird als grenzwertig angesehen.
Anwendung von BTAT/TABBY
Wie Ingram et al. in ihrem Artikel erläutern, wurde BTAT / TABBY für die initiale und schnelle Ersteinschätzung des zu kurzen Zungenbands in belebten Geburtskliniken durch Hebammen, Pflegende und sonstiges medizinisches Personal entwickelt und ersetzt keine umfassende Einschätzung. Es kann nach einer kurzen Einschulung eingesetzt werden (Ingram et al., 2019).
Das Instrument soll laut den Autorinnen nicht allein verwendet werden: Die Einschätzung des Stillens anhand eines strukturierten Fragebogens unter Beobachtung einer Stillmahlzeit sind ein unverzichtbarer Teil der Entscheidung. Ingram und Mitarbeiterinnen verwenden hierfür zwei Tools, das UNICEF Breastfeeding Assessment Tool (maternity) und das Bristol Breastfeeding Assessment Tool. Nur, wenn Stillprobleme tatsächlich vorliegen, diese durch konservative Maßnahmen nicht behoben werden können, wenn anhand der klinischen Erfahrung der Behandlerin / des Behandlers die Stillprobleme – unter Berücksichtigung der mütterlichen Anatomie – mit dem verkürzten Zungenband zusammenhängen und die Eltern eine Frenotomie wünschen, wird die Entscheidung für die Frenotomie gefällt (Ingram et al., 2019).
Erste Erfahrungen mit BTAT / TABBY aus Studien
BTAT / TABBY ist neben den Entwicklungs- und Validierungsstudien bislang (Stand: Januar 2022) in 3 weiteren, unabhängigen Studien eingesetzt worden, die gewisse Rückschlüsse über ihre Aussagekraft erlauben.
1. Araujo et al. (2020) untersuchten den Zusammenhang zwischen dem zu kurzen Zungenband und Stillen in einer brasilianischen babyfreundlichen Geburtsklinik bei 449 Mutter-Kind-Paaren neben NTST von Martinelli et al. (2016) mithilfe von BTAT, wobei das zu kurze Zungenband bei einer Gesamtpunktzahl von ≤3 definiert wurde. Das Stillen wurde in der Studie von Araujo et al. mithilfe des “UNICEF Breastfeeding Assessment and Observation Protocol” während des Klinikaufenthalts beurteilt. In dieser Studie konnten 91% der Mutter-Kind-Paare auf der Skala von „gut“/“ausreichend“/“schlecht“ „gut“ stillen. Der häufigste Grund für Stillprobleme war die Anatomie der mütterlichen Mamillen. Nur 14 Babys (3,1%) hatten anhand von BTAT ≤3 und NTST ein zu kurzes Zungenband. Von den 14 Babys mit zu kurzem Zungenband anhand beider Instrumente hatten lediglich 3 Stillprobleme, 11 konnten auch bei einem Erhebungstermin nach 30 Tagen immer noch problemlos stillen. Dennoch gab es eine statistisch signifikante Korrelation zwischen zu kurzem Zungenband und Stillproblemen. Wesentliche Limitationen der Studie von Araujo et al. sind eine kleine Stichprobe, ein BTAT-Grenzwert von ≤3 (anders als in der endgültigen Anleitung zu BTAT / TABBY) und dass andere Faktoren, die das Stillen mit beeinflussen, nicht kontrolliert wurden.
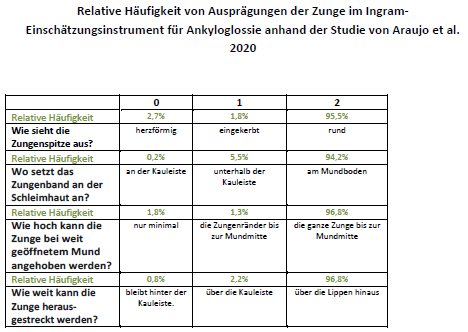 Araujo und Mitarbeiterinnen haben in ihrer Stichprobe außerdem die relative Häufigkeit der verschiedenen Ausprägungen der Einschätzungselemente im BTAT bestimmt. Diese Auswertung zeigt, dass Variationen der Zunge in Bezug auf Erscheinung und Beweglichkeit, welche bei BTAT / TABBY als Hinweis auf ein zu kurzes Zungenband gewertet werden, vergleichsweise selten vorkommen (siehe PDF). Die als normal gewerteten Zungenausprägungen beschreiben die mit Abstand häufigsten Variationen (≥94%).
Araujo und Mitarbeiterinnen haben in ihrer Stichprobe außerdem die relative Häufigkeit der verschiedenen Ausprägungen der Einschätzungselemente im BTAT bestimmt. Diese Auswertung zeigt, dass Variationen der Zunge in Bezug auf Erscheinung und Beweglichkeit, welche bei BTAT / TABBY als Hinweis auf ein zu kurzes Zungenband gewertet werden, vergleichsweise selten vorkommen (siehe PDF). Die als normal gewerteten Zungenausprägungen beschreiben die mit Abstand häufigsten Variationen (≥94%).
2. Do Reˆgo Barros de Andrade Fraga et al. (2020) aus Brasilien untersuchten bei 822 Neugeborenen an 7 Kliniken den Zusammenhang von zu kurzem Zungenband mit ausschließlichem Stillen sowie Stillproblemen wie schmerzende Mamillen, Fissuren, häufiges Würgen während des Stillens, Andockprobleme, übermäßige Erschöpfung beim Stillen, Irritabilität, Unruhe beim Stillen und Hypoglykämie. Das zu kurze Zungenband wurde neben NTST anhand von BTAT bestimmt. Leider wurde der Grenzwert bei BTAT auch in dieser Studie bei ≤3 Punkten anstelle von ≤5 Punkten gesetzt. Aus den 822 Neugeborenen hatten 21 anhand von BTAT ≤3 ein zu kurzes Zungenband (2,6%) und nur eins davon wurde nicht vollgestillt. Lediglich bei vier aus den 21 Neugeborenen mit BTAT ≤3 wurden Stillschwierigkeiten dokumentiert. Es konnte kein Zusammenhang zwischen Stillproblemen und zu kurzem Zungenband bei BTAT ≤3 gefunden werden, wobei die Teilnehmerzahl der Studie zu gering war, um einen möglichen Zusammenhang entdecken zu können. Interessanterweise ergab diese Studie bei NTST eine deutlich höhere Prävalenz (11,7%) für ein zu kurzes Zungenband und eine signifikante Assoziation mit Stillproblemen. Wichtiger als die Ankyloglossie für den Stillerfolg waren in dieser Studie andere Einflussfaktoren wie u.a. Geburtsmodus, Stillerfahrung und Mamillenform der Mutter. Die Studienautorinnen kritisierten außerdem das 4. Einschätzungselement von BTAT, in dem das Herausstrecken der Zunge während des Stillens beurteilt wird. Wie die Autorinnen feststellten, strecken Neugeborene ihre Zunge während der Untersuchung nicht immer heraus und andererseits kann die Zungenbeweglichkeit laut Autorinnen auch dann limitiert sein, wenn ein Baby die Zunge bis zu den Lippen oder über die Kauleiste herausstreckt. Die Studie von do Reˆgo Barros de Andrade Fraga et al. 2020 hatte eine Reihe von Limitierungen wie eine kleine Stichprobe (zu klein, um einen möglichen Zusammenhang zwischen BTAT≤3 und Stillproblemen nachweisen zu können), die fehlende Kontrolle von weiteren Einflussfaktoren auf das Stillen, ein abweichender BTAT-Grenzwert, keine Beobachtung über die ersten Tage hinaus und keine standardisierte Erhebung von Stillproblemen. Somit ist die Aussagekraft auch dieser Studie eingeschränkt. Dennoch lässt sich aus der Studie ableiten, dass viele Neugeborene mit einem ausgeprägt zu kurzen Zungenband nach BTAT≤3 ohne größere Schwierigkeiten gestillt werden konnten und dass andere Faktoren wie Geburtsmodus, Stillerfahrung und Mamillenform der Mutter mehr Einfluss auf den Stillerfolg hatten als das zu kurze Zungenband anhand von BTAT≤3.
3. Dixon et al. (2018) implementierten BTAT in Canterbury (Neuseeland) im Rahmen einer komplexen Intervention zur Unterstützung des Stillens und zur Reduktion von unnötigen Frenotomien neben professioneller Stillberatung im Wochenbett und einer Schulungs- und Informationskampagne als Teil eines klinischen Entscheidungspfads. Vor der Implementierung des klinischen Entscheidungspfads wurde bei 11,3% der in Canterbury geborenen Babys eine Frenotomie durchgeführt, nach der Implementierung lediglich bei 6,6% (bei einem BTAT-Grenzwert von ≤5) und bei 3,5% (bei einem BTAT-Grenzwert von ≤4 und nach Durchführung der Schulungs- und Informationskampagnen), ohne, dass sich die Stillrate verschlechtert hätte. BTAT erwies sich als ein einfach anwendbares Instrument mit guter Übereinstimmung der Bewertungen, welches eine objektive und konsistente Einschätzung des zu kurzen Zungenbands ermöglichte. Die meisten der getrennten Zungenbänder (79% bei einem BTAT-Grenzwert von ≤5) wurden den Coryllos Typen 1 und 2 zugeordnet (Coryllos et al., 2004), was darauf hindeutet, dass BTAT in erster Linie „klassische“ Zungenbänder identifiziert, wobei 21% der getrennten Zungenbänder Coryllos Typ 3 entsprachen. Bei keinem „unsichtbaren Zungenband“ war die Entscheidung für eine Frenotomie gefallen. Bei 264 der 309 Babys (85%) mit einem BTAT-Punktwert von ≤5 wurde in der Zungenbandklinik tatsächlich eine Frenotomie durchgeführt. Unter den 164 Mutter-Kind-Paaren mit durchgeführter Frenotomie, die länger beobachtet werden konnten (median 84 Tage), gaben 85% eine subjektive Verbesserung des Stillens an. Unter den Mutter-Kind-Paaren, bei denen trotz eines BTAT-Werts von ≤5 in der Zungenbandklinik keine Frenotomie durchgeführt wurde und die länger beobachtet werden konnten (24 von 45 Paaren konnten länger beobachtet werden und zwar median 125 Tage), führten 2 bei einem anderen Anbieter eine Frenotomie durch und 22 konnten ohne größere Probleme oder Symptome auch langfristig vollstillen. Unter den 157 Mutter-Kind-Paaren mit durchgeführter Frenotomie, die länger beobachtet werden konnten, hat sich die Vollstillrate von 43% auf 54% signifikant verbessert. Etwa ein Drittel der Mutter-Kind-Paare stillte bereits vor der Frenotomie voll und behielt das Vollstillen nach der Frenotomie bei, die verbliebenen 42% haben nach der Frenotomie weiterhin nicht gestillt oder haben das Stillen eingestellt (Dixon et al., 2018).
Bewertung der Literatur
Die beiden brasilianischen Studien zeigen widersprüchliche Ergebnisse bezüglich eines Zusammenhangs zwischen einem zu kurzen Zungenband anhand von BTAT / TABBY ≤3 und Stillproblemen. Ein erheblicher Anteil von Babys mit einem zu kurzen Zungenband anhand von BTAT / TABBY ≤3 (ca 80%) konnte problemlos gestillt werden. Andere Faktoren wie Geburtsmodus, Stillerfahrung und die Form der mütterlichen Mamille hatten einen größeren Einfluss auf den Stillerfolg als das zu kurze Zungenband anhand von BTAT / TABBY ≤3.
Die Studie aus Neuseeland ist ein Praxisbericht über die Einführung einer komplexen Intervention zur Unterstützung des Stillens und zur Reduktion von unnötigen Frenotomien und wurde nicht mit dem Ziel durchgeführt, Hypothesen über den Zusammenhang zwischen Stillproblemen und zu kurzem Zungenband anhand von BTAT oder die Wirksamkeit von Frenotomien bei einem zu kurzen Zungenband anhand von BTAT zu testen. Dass sich das Stillen nach der Frenotomie bei 85% der Mutter-Kind-Paare subjektiv verbesserte und die Vollstillrate von 43% auf 54% stieg, lässt sich nicht kausal auf die Frenotomie zurückführen – aufgrund ihrer deskriptiven Natur ist das Studien-Design für die Testung einer solchen Hypothese nicht geeignet. Hierfür wären experimentelle randomisiert-kontrollierte Studien erforderlich. Die Verbesserung des Stillens konnte auch viele andere Ursachen haben wie eine Erholung von der Geburt, zunehmende Stillerfahrung, die angebotene Stillberatung oder einfach den Placebo-Effekt. Es ist gut möglich, dass die Frenotomie eine Rolle spielte. Ihr Effekt lässt sich anhand des Studiendesigns leider nicht einschätzen.
Die Daten aus der neuseeländischen Studie deuten darauf hin, dass ein zu kurzes Zungenband anhand von BTAT ≤5 keineswegs unbedingt mit Stillproblemen einhergehen muss. Ein nennenswerter Anteil von Babys mit einem zu kurzen Zungenband konnte ohne größere Probleme vollgestillt werden. Gleichzeitig konnten über 40% der Babys mit einem zu kurzen Zungenband anhand von BTAT ≤5 trotz frühzeitiger professioneller Stillberatung und Frenotomie nicht zum (vollen) Stillen gelangen. Weniger als ein Viertel der Babys gelang erst nach der Frenotomie zum Vollstillen. Dies deutet darauf hin, dass eine Frenotomie zusammen mit einer frühzeitigen professionellen Stillberatung bei Babys mit einem zu kurzen Zungenband anhand von BTAT ≤5 oft nicht ausreicht, um zum Vollstillen zu gelangen.
Dies bedeutet nicht zwangsläufig, dass BTAT / TABBY zu kurze Zungenbänder nicht verlässlich identifiziert. Wahrscheinlich ist ein zu kurzes Zungenband lediglich ein Risikofaktor für Stillprobleme, ähnlich wie flache oder invertierte Mamillen. Erst das Zusammenspiel vieler Faktoren entscheidet wahrscheinlich darüber, ob das Stillen letztlich funktioniert oder nicht. Auch das mithilfe der HATLFF-Langform erhobene zu kurze Zungenband scheint lediglich ein Risikofaktor für Stillprobleme zu sein: In der Studie von Schlatter et al. (2019) hatten Babys mit einem zu kurzen Zungenband (Prävalenz in der Stichprobe von 776 Mutter-Kind-Paaren einer Freiburger Geburtsklinik: 15%) ein 2,6-fach erhöhtes Risiko für Stillprobleme im Vergleich zu Babys ohne zu kurzes Zungenband. Doch 45% der Neugeborenen mit einem zu kurzen Zungenband konnten im Erhebungszeitraum von 2,5 Wochen ohne Probleme geststillt werden, während 58% der Neugeborenen ohne zu kurzes Zungenband ohne Probleme gestillt werden konnten. Dies deutet darauf hin, dass der durch das zu kurze Zungenband verursachte Unterschied lediglich graduell ist. Andere Risikofaktoren wie die fehlende Stillerfahrung (=4,4), eine späte Frühgeburt (OR=3,6), niedriges Geburtsgewicht (OR=2,9), Kaiserschnitt (OR=1,6) scheinen für den Stillerfolg eine häufig noch höhere Bedeutung zu haben als das Zungenband. In diesem komplexen System wäre eine Frenotomie nur ein Puzzlestein.
Um den Zusammenhang zwischen Stillproblemen und einem durch BTAT / TABBY definierten zu kurzen Zungenband zu untersuchen, sind noch weitere Beobachtungsstudien erforderlich, mit größeren Stichproben, einem standardisierten und möglichst validierten Erhebungsverfahren für alle untersuchten Parameter (abhängige und unabhängige Variablen inklusive Störfaktoren), einer statistischen Kontrolle aller anderen sorgfältigen erhobenen Faktoren, die auf den Stillerfolg einen Einfluss haben können (Störfaktoren), einem von den Autorinnen von BTAT / TABBY festgelegter Grenzwert von ≤5 Punkten und einer längeren Beobachtung. Randomisiert-kontrollierte Studien zur Untersuchung des Effekts einer Frenotomie bei einem zu kurzen Zungenband definiert durch BTAT / TABBY stehen noch komplett aus.
Kritikpunkte an BTAT / TABBY aus der Stillberatungspraxis
Einige Stillberaterinnen halten dieses Instrument für wenig geeignet, um zu kurze Zungenbänder einzuschätzen, und zwar mit folgenden Begründungen:
- Die Funktionalität der Zunge werde nicht ausreichend getestet, es erfolge nur eine Blickdiagnose.
- Es erkenne nicht alle Formen des zu kurzen Zungenbands.
- Es könnte zu Überdiagnosen führen.
Einschätzung der Kritikpunkte
Zu 1: Die Funktionalität der Zunge werde durch BTAT / TABBY nicht ausreichend getestet, es erfolge nur eine Blickdiagnose.
- Bei der Einschätzung mittels BTAT / TABBY handelt es sich lediglich um eine schnelle initiale Überprüfung zur Überweisung an spezialisierte ExpertInnen. Diese können eine zeitintensivere und umfassendere Funktionsprüfung vornehmen. Durch die „Hands-off“-Vorgehensweise bei BTAT / TABBY wird vermieden, dass mehr Personen als unbedingt erforderlich eine intime Untersuchung am Kind vornehmen.
- Ein weiterer Grund, warum bei BTAT / TABBY Funktionselemente von HATLFF gestrichen worden sind, war, dass deren Beurteilung nicht eindeutig vorgenommen werden konnte und das Ergebnis somit subjektiv bleibt. Dies schränkt die Validität der ausführlichen Funktionsprüfung ein. Trotz dieser Einschränkung könnte eine ausführliche Funktionsprüfung die Auswahl von Babys für die Frenotomie verbessern.
Zu 2: BTAT / TABBY erkenne nicht alle Formen des zu kurzen Zungenbands.
- Es ist gut möglich, dass BTAT / TABBY nicht alle Formen von zu kurzen Zungenbändern erkennt und somit wie jede diagnostische Methode auch „falsch negative“ Ergebnisse produziert. Es ist noch weitere Forschung erforderlich, um die Präzision von Zungenband-Einschätzungsinstrumenten zu verbessern. Für die Praxis heißt es, dass ein negatives BTAT / TABBY-Testergebnis nicht mit Sicherheit ausschließt, dass ein zu kurzes Zungenband das Stillen beeinträchtigt. Liegen andere Hinweise auf ein zu kurzes Zungenband vor, kann eine Überweisung an eine Spezialistin erfolgen.
Zu 3: BTAT / TABBY könnte zu Überdiagnosen führen.
- Es ist gut möglich, dass BTAT / TABBY zu Überdiagnosen führt und somit wie jede diagnostische Methode auch „falsch positive“ Ergebnisse produziert. Es ist noch weitere Forschung erforderlich, um die Präzision von Zungenband-Einschätzungsinstrumenten zu verbessern. Um die Gefahr von Überdiagnosen zu senken, ist es vorgesehen, dass nur dann eine Frenotomie in Erwägung gezogen wird, wenn Stillprobleme tatsächlich bestehen und diese mit konservativen Maßnahmen nicht behoben werden können. Eine weitere, eingehendere Untersuchung durch eine Laktationsberaterin, die sich mit zu kurzen Zungenbändern und Frenotomien auskennt, ist fester Bestandteil der Anwendung von BTAT / TABBY. Gleichzeitig bleibt das Risiko bestehen, dass das Stillproblem trotz professioneller Stillberatung und Frenotomie nicht behoben wird.
Quellen:
- Araujo MDCM, Freitas RL, Lima MGS, Kozmhinsky VMDR, Guerra CA, Lima GMS, Silva AVCE, Júnior PCM, Arnaud M, Albuquerque EC, Rosenblatt A. Evaluation of the lingual frenulum in newborns using two protocols and its association with breastfeeding. J Pediatr (Rio J). 2020 May-Jun;96(3):379-385.
- Busck-Rasmusser et al. National klinisk retningslinje for undersogelse og behandling af ankyloglossi hos ammede spadborn – Komiteen for Sundhedsoplysning. 2020. http://kompetencecenterforamning.dk/media/179119/20200811_nkr_stramt_tungeb_nd.pdf
- Coryllos E, Watson Genna C, Salloum AC: Congenital Tongue Tie and its Impact on Breastfeeding. American Academy of Pediatry, Section on Breastfeeding, 2004.
- Dixon B, Gray J, Elliot N, Shand B, Lynn A. A multifaceted programme to reduce the rate of tongue-tie release surgery in newborn infants: Observational study. Int J Pediatr Otorhinolaryngol. 2018 Oct;113:156-163.
- Dobrich C: Frenotomy Decision Tool for Breastfeeding Dyads 2020
- do Rêgo Barros de Andrade Fraga M, Azoubel Barreto K, Barbosa Lira TC, Aparecida de Menezes V. Is the Occurrence of Ankyloglossia in Newborns Associated with Breastfeeding Difficulties? Breastfeed Med. 2020 Feb;15(2):96-102.
- Emond A, Ingram J, Johnson D, Blair P, Whitelaw A, Copeland M, Sutcliffe A. Randomised controlled trial of early frenotomy in breastfed infants with mild-moderate tongue-tie. Arch Dis Child Fetal Neonatal Ed. 2014 May;99(3):F189-95. doi: 10.1136/archdischild-2013-305031. Epub 2013 Nov 18. PMID: 24249695; PMCID: PMC3995264.
- Hazelbaker AK. Tongue-tie morphogenesis, impact, assessment and treatment. Columbus, Ohio: Aidan & Eva Press, 2010.
- Ingram J, Johnson D, Copeland M, Churchill C, Taylor H, Emond A. The development of a tongue assessment tool to assist with tongue-tie identification. Arch Dis Child Fetal Neonatal Ed. 2015 Jul;100(4):F344-8. doi: 10.1136/archdischild-2014-307503. Epub 2015 Apr 15. PMID: 25877288; PMCID: PMC4484383.
- Ingram J, Copeland M, Johnson D, Emond A. The development and evaluation of a picture tongue assessment tool for tongue-tie in breastfed babies (TABBY). Int Breastfeed J. 2019 Jul 16;14:31. doi: 10.1186/s13006-019-0224-y. PMID: 31346346; PMCID: PMC6636052.
- Ingram, J., Johnson D., Copeland, M., Churchill, C., Taylor, H.: The development of a new breastfeeding assessment tool and the relationship with breastfeeding self-
Midwifery. 2014;31:132–7. https://pubmed.ncbi.nlm.nih.gov/25061006 - Martinelli LRC, et al.: Validity and reliability of the neonatal tongue screening test. Revista Cefac 2016;18(6):1323-1331. https://www.scielo.br/j/rcefac/a/NHtcwcYJfJ8DYjhRHwYvwTL/?format=pdf&lang=en
- Schlatter SM, Schupp W, Otten JE, Harnisch S, Kunze M, Stavropoulou D, Hentschel R. The role of tongue-tie in breastfeeding problems-A prospective observational study. Acta Paediatr. 2019 Dec;108(12):2214-2221.
- UNICEF Breastfeeding Assessment Tool (maternity): (https://www.unicef.org.uk/babyfriendly/baby-friendly-resources/implementing-standards-resources/breastfeeding-assessment-tools/
© Dr. Z. Bauer – Publikationen in der Stillförderung. Artikel veröffentlicht: Februar 2022.
