An der Brust gibt es keine Skala: Es lässt sich nicht ablesen, wie viel Milch ein Baby getrunken hat. Doch es gibt verschiedene indirekte Hinweise darauf, ob das Baby an der Brust genug Milch bekommt.
Inhaltsübersicht:
- Unproblematische Stillverläufe
- Wann engmaschigere Kontrollen empfehlenswert sind
- Wie viel Muttermilch braucht ein Baby eigentlich?
- Beurteilungsmethoden, ob das Baby genug Muttermilch bekommt
Unproblematische Stillverläufe
Bei vielen Mutter-Kind-Paaren verläuft das Stillen erfolgreich und das Baby wird an der Brust gut ernährt. Es meldet sich, wenn es Hunger hat, wird nach Bedarf gestillt und nimmt entsprechend seines Appetits zu.
Folgende Zeichen sprechen dafür, dass das Stillen gut klappt und das Baby an der Brust gut mit Muttermilch ernährt wird:
- Das Baby zeigt ein aktives, aufmerksames Verhalten, es hat eine rosige Hautfarbe und eine gute Hautspannung.
- Stillen ist angenehm für die Mutter, sie kann sich während der Stillmahlzeit entspannen und wird manchmal schläfrig. Sie bekommt öfter Durst während des Stillens. Sie spürt das Einsetzen des Milchspendereflexes, die Milch kann an der zweiten Brust auslaufen, wobei dies nicht bei jeder Mutter und nicht während der ganzen Stillzeit der Fall sein muss. Die Brust wird nach dem Stillen spürbar weicher (siehe auch die Anzeichen für das effektive Saugen).
- Das Baby trinkt am Anfang einer Stillmahlzeit konzentriert, meist mit geöffneten Augen und “durchdringendem Blick”, gleichzeitig aber ruhig und zufrieden. Es beginnt das Trinken kurz mit hoher Saugfrequenz, um den Milchspendereflex auszulösen, und anschließend in längeren Zügen: Es saugt und schluckt mit rhythmischen Kieferbewegungen, man erkennt die Bewegung des Unterkiefers (siehe Film von Jack Newman). Eventuell ist das regelmäßige Schlucken hörbar (nicht immer: bei manchen prächtig gedeihenden Babys ist das Schlucken nicht hörbar). Das Baby entspannt sich allmählich an der Brust, öffnet die Fäustchen, schläft evtl. ein und ist zufrieden. Ein älteres Baby fängt oft an, mit der Mutter zu interagieren.
- Das Baby wird rund um die Uhr – auch nachts – nach Bedarf gestillt, durchschnittlich 8- bis 12-mal in 24 Stunden oder auch häufiger (siehe auch Das richtige Stillmanagement). Das Baby hat reichlich Ausscheidungen (siehe auch Stuhlgang und Urin eines gestillten Babys).
- Das Baby wird ausschließlich gestillt und erhält keinen Tee oder Wasser. Schnuller bekommt es entweder gar nicht oder nur ausnahmsweise, z.B. während einer Autofahrt. Sein Saugbedürfnis stillt es praktisch ausschließlich an der Brust.
- Die Mutter spürt, dass es mit dem Stillen gut klappt und dass ihr Baby zufrieden ist.
Bei solchen unproblematischen Verläufen kann die Mutter das Stillen einfach genießen, auf ihren Körper und ihr Baby vertrauen und es nach Bedarf stillen. Sie braucht sich nicht weiter um eine adäquate Versorgung ihres Babys mit Muttermilch zu sorgen. Die routinemäßigen Kontrollen im Krankenhaus, durch die Nachsorgehebamme und die Kinderärztin reichen aus, um eine gute Entwicklung sicherzustellen.
Wann engmaschigere Kontrollen empfehlenswert sind
Es gibt Situationen mit einem erhöhten Risiko für eine unzureichende Nahrungsaufnahme an der Brust, in denen engmaschigere Kontrollen sinnvoll sein können, um eine gute Versorgung mit Muttermilch sicherzustellen bzw. eine mögliche Unterversorgung frühzeitig zu erkennen. Dazu gehören unter anderem folgende Situationen:
Auffälligkeiten beim Stillen
- Später Stillbeginn (jenseits der ersten 1–2 Stunden nach der Geburt) oder verspäteter Milcheinschuss bei der Mutter
- Das Baby hat Mühe, die Brust gut zu erfassen und an der Brust zu bleiben.
- Das Baby scheint an der Brust nicht zu schlucken, d.h. die Phase des rhythmischen Saugens-Schluckens wird nicht beobachtet
- Saugschwäche.
- Stillhütchen-Anwendung
- Das Baby döst regelmäßig zu früh an der Brust ein, bevor es an der Brust effektiv getrunken hat.
- Scheinbar nie enden wollende Dauer-Stillmahlzeiten (wobei das abendliche Cluster-Stillen eine normale Erscheinung ist).
- Schmerzen beim Stillen
- Anhaltende Unruhe des Babys an der Brust oder Ablehnung der Brust durch das Baby
- Trennung von Mutter und Kind im Wochenbett oder danach, z.B. aufgrund eines Klinikaufenthalts.
- Zwiemilchfütterung (Teilstillen und Zufütterung von künstlicher Säuglingsnahrung)
- Einschränkung des Stillens (Häufigkeit oder Dauer) durch die Mutter
- Regelmäßiges Saugen am Schnuller oder Daumen
- Relaktation und Adoptivstillen
- Mutter hat den subjektiven Eindruck, dass ihr Baby an der Brust nicht ausreichend Milch bekommt und/oder nicht genug zunimmt.
Auffälligkeiten beim Baby
- Geburtsverletzungen
- Ein schläfriges Baby, das sich nicht zum Stillen meldet, auch ein sehr ruhiges, „pflegeleichtes“ Baby mit Rückzug/ Apathie; Das Baby schläft nachts durch.
- Übermäßiges Weinen des Babys (kann sehr viele Ursachen haben und kommt auch bei gut gedeihenden Babys häufig vor; eine der Ursachen kann aber eine tatsächliche Unterversorgung des Babys sein).
- Sehr niedriges oder sehr hohes Geburtsgewicht
- Sehr zierliche Babys mit geringen Fettreserven
- Gelbsucht
- Frühgeburt
- Mehrlingsgeburt
- muskulärer Hypotonus oder Hypertonus
- Asymmetrien / Verspannungen / Blockaden
- Orofaziale Auffälligkeiten (z.B. „fliehendes Kinn“, zu kurzes Zungenbändchen, Spalten im Bereich Lippen, Kiefer, Gaumen, hoher, gothischer Gaumen, versteckte, sog. submuköse Gaumenspalten usw.)
- Infektionskrankheiten (über die banalen Infekte hinaus)
- Herzerkrankungen, weitere Organerkrankungen
- Genetische Erkrankungen / Syndrome
Auffälligkeiten bei der Mutter
- Besondere Brustwarzenformen (Flachwarzen, Hohlwarzen )
- Wunde Brustwarzen
- Brustanomalien, Brustverletzungen und Brustoperationen inklusive Brustwarzen-Piercing
- Übermäßige Brustdrüsenschwellung im Zuge des Milcheinschusses (aufgrund der Schwellungen kann das Stillen vorübergehend beeinträchtigt sein)
- Chronische Erkrankungen der Mutter (Diabetes, auch Schwangerschaftsdiabetes, Bluthochdruck, Präeklampsie, Eklampsie, HELLP-Syndrom, Schilddrüsenerkrankungen, Hypophysenerkrankungen, Polyzystisches-Ovar-Syndrom usw.)
- Schwangerschaft nach künstlicher Befruchtung
- Starker Blutverlust nach der Geburt oder Eisenmangelanämie
- Verbleib von Plazentaresten (in der Regel Entfernung erforderlich)
- Einnahme von Medikamenten mit Auswirkung auf die Milchbildung (auch östrogenhaltige Verhütungsmittel)
- Regelmäßiges Rauchen der Mutter
- Essstörungen der Mutter (Adipositas, Magersucht, Bulimie usw.) oder eine stark kalorienreduzierte Diät
Liegen solche Risikofaktoren vor, dann sind engmaschige Kontrollen sinnvoll, um sicherzustellen, dass das Baby an der Brust adäquat ernährt wird und um bei einer eventuellen Unterversorgung Maßnahmen frühzeitig einleiten zu können.
Wie viel Muttermilch braucht ein Baby eigentlich?
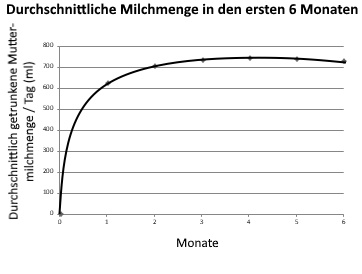
Die Milchmenge nimmt im Laufe der ersten Wochen rapide zu und erreicht ein Plateau nach 4-6 Wochen. Die gebildete Milchmenge bleibt anschließend bis zur Einführung von Beikost etwa konstant. Denn obwohl das Baby immer größer und schwerer wird, nimmt seine Wachstumsrate nach den ersten Wochen ab und braucht pro Kilogramm Körpergewicht kontinuierlich weniger Milch.
Die Milchmenge, die ein Baby trinkt, ist dabei individuell sehr unterschiedlich. Sie hängt in erster Linie vom Körpergewicht und der Wachstumsrate des Babys ab, welche wiederum vom Alter, Geschlecht und der genetischen Veranlagung abhängen. Auch weitere Faktoren, wie u.a. die Aktivität des Babys spielen eine Rolle. Jungen trinken durchschnittlich 50-80 ml mehr Muttermilch als Mädchen, weil sie tendenziell größer und schwerer sind und vergleichsweise etwas mehr Muskel- und weniger Fettmasse haben.
Manche gesunde Babys trinken bis zur Einführung von Beikost weniger als 500 ml Muttermilch pro Tag – auch wenn mehr Muttermilch zur Verfügung steht –, andere gesunde Babys mehr als 1300 ml pro Tag: Die Spannweite ist groß (Geddes et al. 2021). Daher ist es schwierig anhand der getrunkenen Milchmenge zu beurteilen, ob ein Baby gut an der Brust versorgt ist oder doch mehr Milch braucht.
Beurteilungsmethoden, ob das Baby genug Muttermilch bekommt
Neben der Beobachtung der Stillmahlzeiten und dem Erfragen des Stillmanagements kann anhand der Ausscheidungen und von Gewichtswerten festgestellt werden, ob ein gestilltes Baby ausreichend ernährt wird.
Ausscheidungen

Eine wichtige Vorgehensweise, um die adäquate Ernährung eines gestillten Säuglings zu bestimmen, ist die Beobachtung der Ausscheidungen. In der ersten Lebenswoche wird in erster Linie die Ausscheidung von Stuhl festgehalten. Die Farbe, die Konsistenz und die Menge des Stuhls zeigen an, ob das Baby genug Milch bekommt bzw. ob die Milchbildung der Mutter gut in Gang kommt (mehr darüber im Artikel Der Stuhlgang und Urin eines neugeborenen, gestillten Babys). In den ersten vier bis sechs Lebenswochen setzt das ausschließlich gestillte, gut ernährte Baby 2–5, durchschnittlich mindestens 3 gelbe Muttermilchstühle mindestens in der Größe des OK-Zeichens ab.

Nach dem ersten Lebensmonat verliert der Stuhl für die Bestimmung des Ernährungsstatus an Bedeutung, da eine deutlich seltenere Ausscheidung ebenfalls normal sein kann, wobei eine hellgelbe bis senfbraune Farbe und eine flüssige bis weiche Konsistenz des Stuhls ein gutes Zeichen sind. Trockene, harte Stühle sind ein Anzeichen für eine Unterversorgung mit Muttermilch.
Nach der ersten Lebenswoche werden auch die nassen Windeln gezählt. 6–8 nasse Stoffwindeln (5–6 schwere Wegwerfwindeln) werden als ausreichend erachtet. Der Urin muss geruchslos, blassgelb bis farblos sein. Hat das Baby weniger als 6 nasse Stoffwindeln (5 schwere Wegwerfwindeln) und riecht der Urin übel, dann erhält das Baby zu wenig Milch.
Beobachtung der Gewichtsentwicklung
Der typische Gewichtsverlauf im Wochenbett
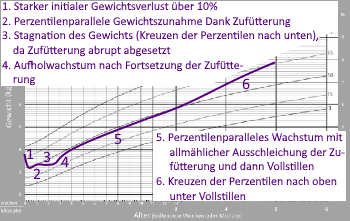
In den ersten Lebenstagen verlieren alle gesunden Neugeborenen durch die Ausscheidung von Körperflüssigkeit und Mekonium an Gewicht, oft 5 bis 7% ihres Geburtsgewichts. Das geringste Gewicht tritt bei normalen Verläufen am 2. und 3. Lebenstag auf. Ab dem 3. (oder 4.) Lebenstag nimmt das gut ernährte Baby kontinuierlich wieder zu. Verliert das Baby mehr als 7% seines Geburtsgewichts oder nimmt ab dem 4. Tag nicht wieder zu, dann muss das Stillmanagement überprüft und ggf. korrigiert werden. Wurde der Mutter während der Geburt viel Flüssigkeit über Infusionen zugeführt (z.B. aufgrund wehenfördernder Medikamente, Anästhesie und/oder Kaiserschnitt), dann können beim Neugeborenen Wassereinlagerungen auftreten, wodurch sich sein Geburtsgewicht auf unnatürliche Weise erhöht und es in den ersten 24 Stunden große Mengen Urin ausscheidet. In solchen Fällen können auch Gewichtsverluste von über 10% noch im Rahmen sein, bis max. 12%. Verliert das Baby mehr als 7% bzw. 10% seines Geburtsgewichts, dann ist auf jeden Fall eine Überprüfung des Stillmanagements erforderlich. Manchmal wird eine Zufütterung von Muttermilch oder Prenahrung vonnöten sein, um das Baby ausreichend mit Milch zu versorgen, z.B. wenn das Baby (vorübergehend) nicht effektiv an der Brust saugt, die Mutter verspätet in die Milchbildung kommt oder aufgrund bestimmter Komplikationen, Erkrankungen, Verletzungen oder Anomalien nicht genug Milch bilden kann. In einigen Fällen ist diese Zufütterung vorübergehend und kann mit der Zeit ausgeschlichen werden, in anderen Fällen ist eine längerfristige Zufütterung erforderlich (s. auch Fallbeispiele B und C im Artikel Verspäteter Milcheinschuss).
Innerhalb von 7 bis 10 Tagen erreicht ein erfolgreich gestilltes Baby wieder sein Geburtsgewicht: 75% der ausschließlich gestillten Babys erreichen ihr Geburtsgewicht bei Tag 7, 95% bei Tag 14. In Einzelfällen, z.B. nach ausgeprägtem initialen Gewichtsverlust aufgrund von großen intravenösen Flüssigkeitsgaben während der Geburt, kann das Erreichen des Geburtsgewichts länger als 14, aber maximal 21 Tage in Anspruch nehmen. Hebammen und Stillberaterinnen helfen, die richtigen Entscheidungen zu treffen und eventuelle Probleme zu beheben.
Vergleich mit typischen Gewichtswerten pro Altersklasse
Nach dem initialen Gewichtsverlust können aus einem Abgleich der Gewichtszunahme mit den WHO-Wachstumstandards (2006) Rückschlüsse auf den Ernährungsstatus eines gestillten Babys gezogen werden. Die WHO-Wachstumstandards sind anhand von ausschließlich gestillten Babys entstanden, bei denen das ausschließliche Stillen mindestens 4 Monate lang fortgesetzt wurde. Deshalb eignen sich die WHO-Wachstumstandards für die Beurteilung gestillter Kinder besser als andere verbreitete Referenzwerke, in die auch nicht bzw. nur kurz gestillte Babys einflossen.
In manchen Nachschlagewerken werden die typischen Gewichtszunahmen von Babys anhand der WHO-Wachstumsstandards nach Geschlecht und Alter gestaffelt und als Spannbreite abgebildet:
| Alter (Monate) | Altersgemäße Gewichtszunahme (g/Woche) | |
| Mädchen | Jungen | |
| 1 | 175-325 | 225-350 |
| 2 | 200-300 | 225-350 |
| 3 | 150-225 | 175-225 |
| 4 | 100-200 | 150-200 |
| 5 | 100-150 | 100-150 |
| 6 | 75-125 | 75-125 |
| 7 | 75-125 | 75-125 |
| 8 | 50-100 | 75-100 |
| Quelle: Lawers & Swisher, 2016, S. 313, Angaben anhand der WHO-Standards 2006 | ||
Allerdings berücksichtigen Referenzwerte als Spannbreite die individuellen Unterschiede zwischen Babys zu wenig, die Einschätzung ist relativ ungenau.
Grafischer Vergleich mit den WHO-Wachstumskurven
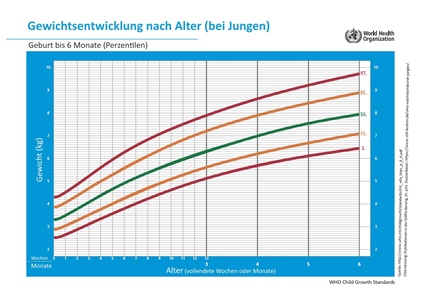
Hilfreicher als Tabellen mit Referenz-Spannbreiten ist der grafische Abgleich mit den WHO-Wachstumsstandards anhand von Wachstumsperzentilen. Diese Methode ist von der Stillberaterin und Ingenieurin Márta Guóth-Gumberger entwickelt und im Buch „Gewichtsverlauf und Stillen: Dokumentieren, Beurteilen, Begleiten“ zusammen mit einem Excel-Programm zum Auftragen der Kurven publiziert worden. Mithilfe der Methode von Guóth-Gumberger kann eine suboptimale Gewichtsentwicklung frühzeitig erkannt werden, lange bevor andere Symptome wie unzureichende Ausscheidungen, Dehydrierung oder Entwicklungsrückstände festgestellt werden, sodass eine frühzeitige Intervention möglich ist.
Die Wachstumskurven, welche im gelben kinderärztlichen Vorsorgeuntersuchungsheft abgedruckt sind, eignen sich nicht zur Beurteilung des Stillverlaufs. Die Daten aus dem gelben Vorsorgeuntersuchungsheft müssen daher in die WHO-Wachstumskurven übertragen werden. Weitere Gewichtswerte durch regelmäßiges Wiegen durch die Nachsorgehebamme, die Stillberaterin oder die Eltern können ebenfalls erforderlich sein.

Entsprechend den Vorschlägen von Guóth-Gumberger werden die regelmäßig erhobenen Gewichtsdaten in die WHO-Wachstumskurven „Gewicht über Alter“ eingetragen und die Gewichtsdaten werden nicht punktuell interpretiert, sondern anhand des gesamten Verlaufs. Je nach dem Verlauf der Kurve im Vergleich zu den WHO-Wachstumskurven kann eine altersgemäße Entwicklung, eine reichliche Zunahme oder aber eine zu geringe Zunahme festgestellt werden.
Die Gewichtsentwicklung wird in Perzentilen eingeteilt. Eine Perzentile der WHO-Wachstumsstandards ist die Maßeinheit, wo sich ein vollgestilltes Kind im Vergleich zu den anderen vollgestillten Kindern befindet. Liegt die Perzentile eines Babys bei 50%, dann sind 50% aller vollgestillten Kinder dieser Altersklasse leichter und 50% schwerer als das betreffende Kind. Eine Perzentile von 97% bedeutet, dass 97% aller vollgestillten Kinder leichter und 3% schwerer sind. Die 3%-Perzentile bedeutet, dass 3% aller vollgestillten Kinder leichter und 97% schwerer sind.
Das Ziel einer optimalen Gewichtsentwicklung ist es dabei nicht, dass alle Babys auf der 50%-Perzentile liegen, da jedes Kind seinen individuell optimalen Wachstumsverlauf hat: Es gibt von Natur aus überdurchschnittlich große und kleine Babys, und Babys, die entsprechend ihres angeborenen Bauplans etwas zierlicher oder kräftiger sind als ein Durchschnittsbaby. Das Ziel ist, dass das Baby seinem Alter entsprechend zunimmt, d.h. parallel zu seiner individuellen Perzentile.
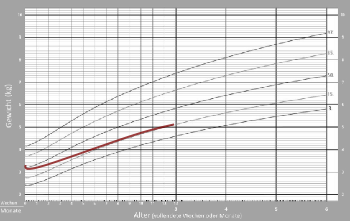
Muster-Wachstumsverläufe
Die drei Wachstumskurven in der folgenden Grafik zeigen optimale Gewichtsverläufe. Es spielt keine Rolle, auf welcher Perzentile ein Baby zunimmt, weiter oben oder weiter unten. Wenn das Baby nach dem initialen Gewichtsverlust entlang seiner Perzentile zunimmt, ist es mit Muttermilch gut versorgt.
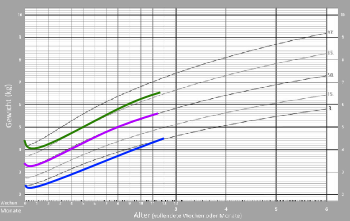
In anderen Fällen zeigen die Aufzeichnungen an, dass das Baby zu wenig zunimmt, weil seine Wachstumskurve auch nach dem initialen Gewichtsverlust nicht perzentilenparallel verläuft: Die Wachstumskurve kreuzt Perzentilen nach unten.
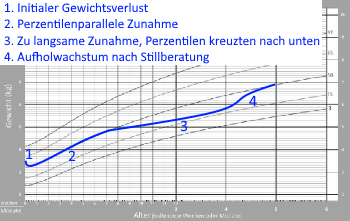
Sollte ein Baby zu wenig zunehmen, d.h. Perzentilen nach unten kreuzen, hilft eine Stillberatung das Stillmanagement zu optimieren. Oft reichen mehr Körper- und Hautkontakt, Anlegen bei den ersten, subtilen Stillzeichen und insgesamt häufiges Anlegen rund um die Uhr 8-12x in 24 Stunden oder öfter und Stillmarathon nachmittags / abends / nachts, ein Verzicht auf den Schnuller, Bedsharing, ggf. Brustkompression und Wechselstillen, damit das Baby wieder perzentilenparallel zunimmt (s. Praktische Maßnahmen zur Steigerung der Milchbildung).
 Manchmal muss die Milchbildung der Mutter zusätzlich per Pumpe bzw. manueller Entleerung angeregt und das Baby idealerweise an der Brust zugefüttert werden. In manchen Fällen brauchen Babys mit Saugproblemen eine Therapie (z.B. Physiotherapie, Osteopathie, Frenotomie bei zu kurzem Zungenband, Logopädie usw.), damit sie effektiv an der Brust trinken können. Erkrankungen und Syndrome können auch dazu führen, dass ein Baby nicht ausreichend an der Brust zunimmt. Manchmal, wenn die Milchbildung der Mutter für das Vollstillen nicht ausreicht und kurzfristig auch nicht ausreichend gesteigert werden kann, braucht das Baby vorübergehend oder auch langfristig zusätzlich Muttermilchersatznahrung, idealerweise an der Brust zugefüttert (s. auch Teilstillen – Wenn Muttermilch nicht ausreicht). Mithilfe der Gewichtskurven lässt sich auch die erforderliche Zufüttermenge gut einschätzen: Nimmt das Baby wieder perzentilenparallel oder steiler zu, ist es gut mit Milch versorgt; kreuzt es Perzentilen nach unten, braucht es mehr Milch (s. auch Wie zufüttern, um das Stillen zu schützen?). Eine Stillberatung hilft, die richtigen Maßnahmen in die Wege zu leiten.
Manchmal muss die Milchbildung der Mutter zusätzlich per Pumpe bzw. manueller Entleerung angeregt und das Baby idealerweise an der Brust zugefüttert werden. In manchen Fällen brauchen Babys mit Saugproblemen eine Therapie (z.B. Physiotherapie, Osteopathie, Frenotomie bei zu kurzem Zungenband, Logopädie usw.), damit sie effektiv an der Brust trinken können. Erkrankungen und Syndrome können auch dazu führen, dass ein Baby nicht ausreichend an der Brust zunimmt. Manchmal, wenn die Milchbildung der Mutter für das Vollstillen nicht ausreicht und kurzfristig auch nicht ausreichend gesteigert werden kann, braucht das Baby vorübergehend oder auch langfristig zusätzlich Muttermilchersatznahrung, idealerweise an der Brust zugefüttert (s. auch Teilstillen – Wenn Muttermilch nicht ausreicht). Mithilfe der Gewichtskurven lässt sich auch die erforderliche Zufüttermenge gut einschätzen: Nimmt das Baby wieder perzentilenparallel oder steiler zu, ist es gut mit Milch versorgt; kreuzt es Perzentilen nach unten, braucht es mehr Milch (s. auch Wie zufüttern, um das Stillen zu schützen?). Eine Stillberatung hilft, die richtigen Maßnahmen in die Wege zu leiten.
So wird das Baby gewogen

Bei den meisten gestillten Babys reicht es vollkommen aus, wenn sie im Rahmen der Hebammennachsorge und der kinderärztlichen Vorsorgeuntersuchungen gewogen werden. Bei Auffälligkeiten beim Stillen, bei der Mutter oder beim Baby helfen regelmäßige Gewichtskontrollen eine mögliche Unterversorgung auszuschließen oder zu erkennen. Hierfür braucht es eine relativ exakte und zuverlässige Babywaage, die in 5- oder 10-g-Schritten wiegt. Personenwaagen für Erwachsene, Kofferwaagen, aber auch Federwaagen, welche von manchen Hebammen benutzt werden, sind zu ungenau und können schnell um 100 g und noch deutlich mehr schwanken, wodurch sie ungeeignet sind, um den Gewichtsverlauf eines Babys zu verfolgen. Ungenaue Werte führen zu falschen Schlussfolgerungen und Maßmahmen. Babywaagen können in einigen Apotheken und Sanitätshäusern, online und bei manchen Hebammen und Stillberaterinnen gemietet, neu oder gebraucht gekauft werden.
Bis zum Erreichen des Geburtsgewichts wird meist täglich oder alle 2 Tage gewogen, oft in der Geburtsklinik und von der Nachsorgehebamme. Anschließend reicht es meistens für eine engmaschige Gewichtskontrolle, etwa zweimal in der Woche zu wiegen. Laufen das Stillen und die Gewichtsentwicklung gut, dann reicht es in immer selteneren Abständen zu wiegen, bis schließlich nur noch bei den kinderärztlichen Vorsorgeuntersuchungen gewogen wird.

Um verlässliche Messwerte zu erzielen, wird das nackte Baby auf einer festen Unterlage (z.B. auf dem Boden ohne Teppich) und immer zur selben Tageszeit gewogen. Das Datum des Wiegens muss immer zusammen mit dem Gewichtswert protokolliert werden. Besonderheiten, wie eine andere Waage, Wiegen in angezogenem Zustand, Impfungen und Erkrankungen, Therapien, Beginn und Ende von Zufütterung sowie die Menge der zugefütterten Muttermilch und des Muttermilchersatzes in 24 Stunden sollten mit vermerkt werden, damit die Gewichtswerte im Rahmen der Stillberatung korrekt interpretiert werden können. Nach Wechsel der Waage (Klinik / Hebamme / Kinderarzt / gemietete Waage der Eltern) sind die Werte zunächst mit einer gewissen Vorsicht zu betrachten. Werte über mehrere Tage mit derselben Babywaage sind zuverlässiger.
Verläuft die Gewichtsentwicklung perzentilenparallel, so bietet dies eine Rückversicherung, dass das Baby gut mit Muttermilch versorgt ist. Bei nicht optimalen Gewichtsverläufen können im Rahmen einer Stillberatung mithilfe der Gewichtswerte und der zusätzlichen Angaben maßgeschneiderte Maßnahmen eingeleitet werden.
Hier finden Sie Protokollvorlagen für die Ausscheidungen und das Gewicht, eine Ausfüllhilfe für die Übertragung der Gewichtswerte in die WHO-Wachstumskurven sowie die WHO-Wachstumskurven selbst für Mädchen und Jungen:
https://www.still-lexikon.de/protokollvorlagen/
Hebammen und Stillberaterinnen nutzen häufig die Software von Guóth-Gumberger, die eine einfachere und aufgrund des vergrößerten Maßstabs präzisere Eintragung ermöglicht als die ausgedruckten Vorlagen der WHO-Wachstumskurven, sodass auch die Schlussfolgerungen zuverlässiger sind.
Stillproben (Wiegeproben) als ergänzende Methode in manchen Situationen
Stillproben sind zur Bestimmung der getrunkenen Milchmengen traditionell – und in angelsächsischen Ländern auch heute noch – weit verbreitet. Bei den Stillproben wird das Baby direkt vor und direkt nach einer Stillmahlzeit gewogen, um aus der Gewichtsdifferenz die getrunkene Muttermilchmenge zu ermitteln. Dabei entspricht ein Gramm Gewichtszunahme einem Milliliter Milch, bei 50 g Gewichtszunahme z.B. trank das Baby also 50 ml Milch.
Stillproben sind zur Ermittlung einer angemessenen Muttermilchversorgung in den meisten Fällen jedoch deutlich unzuverlässiger und umständlicher als der grafische Vergleich mit den WHO-Wachstumskurven anhand von regelmäßig erhobenen Gewichtswerten.
Was gegen Stillproben spricht:
- Für eine genaue Bestimmung der getrunkenen Milchmenge sind sehr genaue Waagen mit 2-g-Schritten erforderlich, die sehr teuer und für die Stillberatung kaum zugänglich sind. Erschwinglich sind Babywaagen, die auf 5 bis 10 g genau wiegen. Da sind die Ergebnisse zumindest für eine grobe Einschätzung verwertbar.
- Für eine genaue Bestimmung der getrunkenen Milchmenge müssen die Stillproben rund um die Uhr, auch nachts durchgeführt werden, weil Babys nicht immer gleich viel trinken, sondern mal nur winzige Mengen, mal ganz viel auf einmal. Tendenziell trinken Babys morgens auf einmal mehr und abends häufig in vielen kleinen Portionen (Clusterstillen) und holen sich einen erheblichen Anteil beim nächtlichen Stillen. Stillproben rund um die Uhr sind für die Familien jedoch sehr belastend.
- Aufgrund der durch die Stillproben veränderten Abläufe beim Stillen und aufgrund des dadurch verursachten Stresses für die Mutter und das Kind sind die so ermittelten Ergebnisse schlecht übertragbar auf das natürliche Stillen ohne Stillproben. Babys trinken in ungestörtem, ausgiebigem Körperkontakt mit ihren Müttern am besten und oft in vielen kurzen Episoden. Stillproben können das Ergebnis also verfälschen und zu falschen Schlussfolgerungen führen.
- Das Hauptargument gegen Stillproben ist jedoch, dass die ermittelte getrunkene Milchmenge wenig darüber aussagt, ob ein individuelles Baby tatsächlich gut mit Muttermilch versorgt wird. Wie schon im Abschnitt Wie viel Muttermilch braucht ein Baby erläutert, ist der Muttermilchbedarf von Babys individuell unterschiedlich. Das eine Baby braucht mehr, das andere weniger.
Wann Stillproben als ergänzende Maßnahme in Frage kommen können
Meist geben die Ausscheidungen und die Gewichtsdaten bereits verlässliche Auskunft darüber, ob ein Baby mit Muttermilch gut versorgt wird. Liegen solche Daten aus der jüngeren Vergangenheit nicht vor und wird eine schnelle Entscheidung über eine eventuelle Zufütterung erforderlich, können Stillproben eine schnelle erste Einschätzung ermöglichen, bevor verlässlichere Daten anhand von Vergleichen mit den WHO-Wachstumskurven möglich sind.
Bei saugschwachen Babys können Stillproben bei der Ermittlung helfen, welche Milchmengen sie an der Brust ohne Zufütterung schaffen. Doch, auch dieser Wert lässt sich ohne Stillproben anhand der Zufüttermengen und der Wachstumskurve indirekt einschätzen, auch wenn diese indirekte Einschätzung etwas gröber ist als die mithilfe von Stillproben an einer exakten Babywaage ermittelte Einschätzung.
Stillproben können auch bei der Entscheidung helfen, ob zur Steigerung der Milchbildung eine Milchpumpe benötigt wird oder ob das Baby diese Aufgabe sogar besser erledigen kann. Mithilfe von Stillproben mit einer exakten Babywaage lässt sich ermitteln, wie effektiv das Baby die Brust entleert und die ermittelte Menge mit der beim Pumpen gewonnenen Milchmenge vergleichen. Für einen zuverlässigen Vergleich sind allerdings mehrere Werte erforderlich (z.B. an mehreren Tagen um die gleiche Tageszeit an ähnlich gut entleerten Brüsten). Vielfach spüren die Mütter allerdings bereits, ob ihr Baby die Brust besser oder schlechter entleert als die Pumpe, gerade bei größeren Unterschieden.
Zusammenfassend lässt sich sagen, dass Stillproben zur Ermittlung einer angemessenen Muttermilchversorgung meist wenig hilfreich sind und nur als ergänzende Maßmahme in besonderen Situation einen Vorteil bieten. Die zuverlässigste Einschätzung des Ernährungsstatus wird in der ersten Lebenswoche durch die Beobachtung der Ausscheidungen und des Gewichtsverlaufs, ab der 2. Lebenswoche durch einen grafischen Abgleich der Gewichtsentwicklung mit den WHO-Wachstumskurven nach der Vorgehensweise von Guóth-Gumberger ermöglicht.
Quellen:
- Butte NF, Wills C, Jean CA, Smith EO, Garza C. Feeding patterns of exclusively breast-fed infants during the first four months of life. Early Hum Dev. 1985 Dec;12(3):291-300.
- EISL-Empfehlungen zur Gewichtsentwicklung: Gedeihen eines Stillkindes: https://www.stillen-institut.com/media/eisl-empfehlungen/EISL-Empfehlungen-Gewichtsentwicklung.pdf
- Geddes DT, Gridneva Z, Perrella SL, Mitoulas LR, Kent JC, Stinson LF, Lai CT, Sakalidis V, Twigger AJ, Hartmann PE. 25 Years of Research in Human Lactation: From Discovery to Translation. Nutrients. 2021 Aug 31;13(9):3071.
- Guóth-Gumberger M: Aktualisierung zum Thema Gewichtszunahme anhand der WHO-Wachstumsstandards 2006, Einlage zu den ILCA-Leitlinien 2005. http://www.stillen-institut.com/media/einlage-zu-den-ilca-leitlinien-2011-aktueller-header-2015.pdf
- Guóth-Gumberger M: Gewichtsverlauf und Stillen: Dokumentieren, Beurteilen, Begleiten. Mabuse-Verlag, 2018.
- Cadwell K, Turner-Maffei C: Pocket Guide for Lactation Management. Jones & Bartlett Learning, 3. Aufl. 2017., S. 197-217.
- Kent JC, Mitoulas LR, Cregan MD, Ramsay DT, Doherty DA, Hartmann PE. Volume and frequency of breastfeedings and fat content of breast milk throughout the day. 2006;117(3):e387-95.
- Lauwers J, Swisher A: Counseling the Nursing Mother. Jones & Bartlett Learning 6. Aufl. 2016.
- Mohbacher N, Kendall-Tackett K: The daily ebb end flow. In Breastfeeding made Simple. 2005, S. 111.
- Neville MC, Keller R, Seacat J, et al. Studies in human lactation: milk volumes in lactating women during the onset of lactation and full lactation. Am J Clin Nutr. Dec 1988;48(6):1375-1386.
- Rios-Leyvraz M, Yao Q: The Volume of Breast Milk Intake in Infants and Young Children: A Systematic Review and Meta-Analysis. Breastfeed Med 2023;18(3):188-197.
- Walker M: Breastfeeding Management for the Clinician. Using the Evidence. Jones & Bartlett Learning, 2017, 4. Aufl. S. 416-417.
- WHO (World Health Organization) Multicentre Growth Reference Study Group: Breastfeeding in the WHO Multicentre Growth Reference study. Acra Paediatrica 2006;Supplement 450:1-101; https://www.who.int/tools/child-growth-standards/standards/weight-for-age
© Dr. Bauer – Publikationen in der Stillförderung. Text, Bilder und Videos sind urheberrechtlich geschützt. Letzte Änderungen: März 2025.
