
Manchmal stillen Mütter aufgrund von Stillproblemen, Erkrankungen oder einer vorübergehend erforderlichen Trennung vom Kind ab und trauern im Nachhinein der Stillbeziehung nach. In anderen Fällen vertragen Babys die Muttermilchersatznahrung nicht. Daher ziehen einige Mütter eine Relaktation in Erwägung. Der folgende Artikel zeigt Erfolgsaussichten einer Relaktation auf und schildert eine mögliche Vorgehensweise.
Inhaltsübersicht:
- Wie die Erfolgsaussichten sind
- Vorbereitung auf die Relaktation
- Der Beginn der Relaktation
- Woran man merkt, dass die Milchbildung eingesetzt hat
- Woher man weiß, ob das Baby genug Milch bekommt
- Steigerung der Milchbildung und Ausschleichen der zugefütterten Milch
- Interviews zur Relaktation
Wie die Erfolgsaussichten sind
Relaktation ist die Wiederaufnahme des Stillens nach dem Abstillen. Hat eine Frau kein eigenes Kind geboren und möchte ein adoptiertes Kind stillen, dann spricht man von induzierter Laktation. Darüber hinaus wird Relaktation in der Fachliteratur auf unterschiedliche Weise definiert. Hat eine Frau zwar geboren, aber nie gestillt und versucht zu einem späteren Zeitpunkt ihre Milchbildung aufzubauen, dann sprechen viele Fachleute von einer Relaktation (z.B. Hormann & Savage, 1998), andere jedoch von induzierter Laktation (z.B. Bautsch & Kastaun, 2017). Denn eine vorausgegangene Laktation scheint neben einer vollendeten Schwangerschaft ein wichtiger Einflussfaktor darauf zu sein, inwieweit sich die Milchbildung aufbauen lässt.
Hat eine Frau in der Vergangenheit bereits erfolgreich über eine gewisse Zeitdauer voll gestillt, sind ihre Erfolgsaussichten deutlich besser, nach einer Stillpause ihre Milchbildung wieder aufzubauen (Guóth-Gumberger, 2014). Manchmal muss eine Frau nach Monaten erfolgreichen Stillens z.B. aufgrund einer Erkrankung oder eines Unfalls abstillen. Nimmt sie das Stillen nach wenigen Tagen oder Wochen wieder auf, wird sie ihre Milchbildung mit hoher Wahrscheinlichkeit wieder voll aufbauen können. Frauen, die zwar ein Kind geboren, es in der ersten Zeit nach der Geburt nicht gestillt haben, werden bei einer späteren Relaktation ihre Milchbildung ebenfalls in Gang bringen können. In vielen Fällen werden sie jedoch keine volle Milchbildung mehr erreichen, um ihr Baby ausschließlich stillen zu können, bzw. der Aufbau der Milchbildung wird mehr Zeit in Anspruch nehmen. Sie können jedoch häufig zum Teilstillen gelangen und die emotionelle Erfahrung des Stillens genießen. Haben sie früher bereits ein Kind voll gestillt, ist ihre Chance deutlich besser, auch ein jüngeres Kind voll stillen zu können oder ihre Milchbildung wieder aufzubauen.
Stillberaterinnen zur Relaktation finden >>
Es gibt Hinweise aus der Forschung, dass es in der ersten Zeit nach der Geburt ein kritisches Zeitfenster gibt, in dem sich das Brustdrüsengewebe durch regelmäßige und gründliche Entleerung der Brust gut vermehrt (Lauwers & Swisher, 2016, S. 538, Benkert 2017, S. 104-105). Wird die Brust in den ersten Stunden, Tagen und Wochen nach einer Geburt gar nicht oder zu wenig entleert, dann kann dieses kritische Zeitfenster ungenutzt verstreichen. Hierbei scheint das Stillhormon Prolaktin und die Bildung von Prolaktinrezeptoren an den Milchdrüsen eine zentrale Rolle zu spielen. Direkt nach der Geburt ist der Prolaktin-Spiegel im Blut sehr hoch und induziert die Vermehrung von Prolaktinrezeptoren an den Milchdrüsen, falls diese häufig entleert werden. Bei Frauen, die nach der Geburt nicht stillen, fällt der Prolaktin-Spiegel innerhalb von einer bis drei Wochen auf den Basal-Wert herab und das Brustdrüsengewebe bildet sich zurück (Involution). Die Prolaktinrezeptoren vermehren sich nicht. Bei Frauen, die in der ersten Zeit nach der Geburt häufig und effektiv stillten, bilden sich zahlreiche Prolaktin-Rezeptoren im Brustdrüsengewebe aus. Dies könnte erklären, warum Frauen, die schon mal in der vollen Laktation waren, mit höherem Erfolg relaktieren können (Lauwers & Swisher, 2016, S. 538). Fallberichte und Beobachtungsstudien vor allem aus Entwicklungsländern zeigen jedoch, dass eine volle Milchbildung auch dann noch manchmal aufgebaut werden kann, wenn eine Frau in der ersten Zeit nach der Geburt nicht gestillt hat und auch früher kein Kind geboren und gestillt hat (Muresan, 2011; Banapurmath et al., 2002; Gmeiner, 2004; Seema et al., 1997).

Nicht zuletzt könnten der gesellschaftlich akzeptierte intensive Körper- und Hautkontakt und das sehr häufige Anbieten der Brust rund um die Uhr eine wesentliche Rolle darin spielen, dass die Erfolgsaussichten einer Relaktation und einer induzierten Laktation in vielen Entwicklungsländern deutlich höher sind als in den westlichen Kulturen (Gribble, 2004). Der ausgedehnte Haut- und Körperkontakt unterstützt die Bildung der Stillhormone Prolaktin und Oxytocin. Laut Forschungsarbeiten des Humenethologen Prof. Wulf Schiefenhövel verbrachten Säuglinge in diversen steinzeitlichen Kulturen 60% des Tages in Körper-/Hautkontakt mit Angehörigen: 50% des Tages (ca. 10 Stunden, etwa 5-mal so lang wie in westlichen Kulturen) in Körper-/Hautkontakt mit der Mutter und 10% mit anderen Angehörigen. Die beobachteten Säuglinge verbrachten viel Zeit mit Saugen an der Brust; davon war ein erheblicher Teil non-nutritives Saugen (d.h. ohne Milchtransfer). Existierende Jäger- und Sammlergesellschaften stillen ihre Babys 2- bis 4-mal die Stunde rund um die Uhr, der größte Zeitabstand zwischen zwei Stillmahlzeiten betrug in einer Erhebung 50 Minuten (Kontier, 2017).
Häufiges Saugen an der Brust führt zur Erhöhung des Prolaktin-Spiegels. Auf diese Weise können sich die kritischen Prolaktin-Rezeptoren zum Teil auch zu einem späteren Zeitpunkt noch vermehren, auch wenn der hohe Prolaktin-Spiegel der Neugeborenenzeit nicht mehr erreicht wird. Wird die Brust darüber hinaus häufig und stark entleert, dann wird das Milchbildungspotenzial des vorhandenen aktiven Milchdrüsengewebes voll ausgeschöpft (siehe auch den Artikel Die Milchmenge steigern: Wie man mehr Milch bilden kann). So kann auch mit reduziertem Drüsengewebe manchmal ausschließliches Stillen erreicht werden, während im Westen übliche längere Intervalle zwischen Stillmahlzeiten zu einer Unterversorgung des Babys führen würden.
Über die vorausgegangene Schwangerschaft und Laktation hinaus beeinflussen folgende Faktoren die Erfolgsaussichten einer Relaktation (WHO, 1998):
- Die Bereitschaft des Säuglings, an der Brust zu saugen: In einer indischen Studie haben Dreiviertel der nicht gestillten Säuglinge (29-100 Tage alt), die Brust zunächst verweigert, weil sie nicht andocken konnten. Mithilfe von in der Relaktation erfahrenem Fachpersonal konnten aber alle Babys an die Brust gebracht werden.
- Das Alter des Säuglings: Vor allem jüngere Babys können wieder an die Brust gewöhnt werden. Bei älteren Babys misslingt dieser Versuch öfter. Allerdings konnten auch schon Kleinkinder wieder an die Brust gewöhnt werden. Daher gibt es kein spezielles Alter, ab dem der Versuch einer Relaktation aussichtslos wäre.
- Die Zeitdauer ohne Stillen: Je weniger Zeit seit der Geburt bzw. seit dem Abstillen vergangen ist, umso höher ist die Chance, dass das Kind wieder an die Brust geht und dass die Milchbildung der Mutter wieder angekurbelt werden kann. Allerdings zeigen Erfahrungsberichte von Großmüttern aus Entwicklungsländern, dass eine Laktation der Frau auch nach 15 oder 20 Jahren nach dem Abstillen – auch nach der Menopause – noch möglich war.
- Fütterungsmethode in der Zeit ohne Stillen: Babys tendieren vor allem dann dazu, die Brust zu verweigern , wenn sie an die Flasche oder den Schnuller gewöhnt sind. Wenn eine Mutter weiß, dass sie stillen möchte, dann sollte sie künstliche Sauger möglichst vermeiden und das Kind mithilfe alternativer Methoden füttern (siehe auch Muttermilch oder Säuglingsmilch stillfreundlich füttern). Durch das Weglassen künstlicher Sauger kann man Babys oft noch an die Brust gewöhnen.
- Saugprobleme seitens des Kindes: Manchmal liegt es an gesundheitlichen oder anatomischen Problemen, wenn ein Baby an der Brust nicht saugen kann, z.B. aufgrund eines verkürzten Zungenbands, hohen Gaumens, fliehenden Kinns, Hypotonie usw. Diese Probleme werden manchmal zu spät erkannt. Daher sollte das Kind bei Saugproblemen von einem Kinderarzt und einer erfahrenen professionellen Stillberaterin untersucht werden (siehe unser Verzeichnis für Unterstützungsangebote) .
- Bereitschaft der Mutter, auf die Bedürfnisse ihres Kindes einzugehen: Um erfolgreich stillen und erfolgreich relaktieren zu können, ist es wichtig, dass die Mutter ihr Baby rund um die Uhr sehr häufig, bei den ersten Anzeichen der Stillbereitschaft anlegt.
- Unterstützung durch das Umfeld: Damit die Frau sich auf die zeitaufwendige, kräftezehrende Prozedur der Relaktation konzentrieren kann, braucht sie Motivation, Unterstützung und Entlastung durch ihre Angehörigen und das weitere Umfeld. Sie sollte von Verpflichtungen im Haushalt, Beruf und der Betreuung weiterer Kinder nach Möglichkeit freigestellt werden. Sie braucht Zuspruch durch ihre engsten Angehörigen und das begleitende Fachpersonal.
Relaktation in Zahlen: Erfolgsquoten in Beobachtungsstudien
Um eine Vorstellung davon zu bekommen, wie hoch die Chance für eine Relaktation ist, sollen hier verschiedene Beobachtungsstudien zitiert werden, die eine größere Anzahl von Frauen während der Relaktation begleitet haben. In manchen Studien waren die Relaktationsraten erstaunlich hoch, in anderen ernüchternd niedrig.

In einer indischen Studie (Seema et al., 1997) wurde die Relaktation bei 50 Mutter-Kind-Paaren initiiert, die aufgrund einer Erkrankung des Kindes ins Krankenhaus aufgenommen wurden. In dieser Studie waren die Babys durchschnittlich 2 Monate alt (29–100 Tage, mit 76% unter 3 Monaten) und wurden entweder gar nicht (86%) oder noch teilgestillt (14%). 40% der Mütter waren Erstgebärende, 60% hatten bereits früher geboren. 14 Mütter stillten ein früheres Baby (28%) und 16 Mütter (32%) stillten ursprünglich das aktuelle Baby, gaben das Stillen mit der Zeit jedoch auf. 13 Mütter (26%) hatten nie laktiert. Alle in die Studie eingeschlossenen Babys waren prinzipiell in der Lage, effektiv zu saugen. Die Mütter wurden gebeten, ihre Brüste zu massieren und ihre Babys 8- bis 10-mal am Tag für 10-15 Minuten in 24 Stunden anzulegen. Auf Saugflaschen und Schnuller wurde vollständig verzichtet. Die Babys wurden mithilfe von Milchtropfen an der Brustwarze an die Brust gelockt und mithilfe eines Brusternährungssets an der Brust zugefüttert. Die Zufütterung erfolgte erst, wenn das Baby mindestens 15 Minuten an der Brust saugte und noch nicht zufrieden war. Die Brustwarzen der Mütter wurden täglich auf Risse und Verletzungen inspiziert, das Gewicht und die Ausscheidungen der Babys täglich protokolliert. Ist die Milchbildung in Gang gekommen (Milchtropfen bei Handentleerung, Milchspendereflex beim Stillen, Abnahme der Zufütterungsmengen), wurde die Menge der zugefütterten Milch allmählich reduziert.
Von den 50 Müttern konnte die Relaktation bei 49 erfolgreich initiiert werden. Bei dem einzigen Fall, bei der die Relaktation gar nicht funktioniert hat, war die Mutter davon überzeugt, dass sie nicht stillen konnte, und verweigerte die Mitwirkung. Bei Müttern ohne Milchbildung zum Start der Studie erschienen erste Milchtropfen bei der manuellen Milchgewinnung innerhalb von 2 bis 6 Tagen. Die Hälfte der Zufüttermengen konnte innerhalb von 7 bis 28 Tagen weggelassen werden. 46 Mütter konnten zum vollen Stillen gelangen. Hierfür benötigten sie zwischen 7 und 60 Tage, durchschnittlich 32 Tage. Die Einnahme vom Galaktogogon Metoclopramid (MCP; 3 x 10 mg am Tag) hat die Relaktation nicht beschleunigt und die Milchmengen nicht erhöht. In dieser Studie konnten auch einige Mütter, die nie zuvor laktiert hatten, ihre Milchbildung vollständig oder zum Teil aufbauen.
In der zweiten indischen Studie (Banapurmath et al., 2003) wurde das Thema Stillen bei Kinderarztbesuchen angesprochen und wenn die Babys nicht bzw. nicht ausschließlich gestillt wurden, wurden die Mütter zur Relaktation ermutigt und dabei unterstützt. Es wurden in den Jahren 1994–2002 insgesamt 1000 Fälle analysiert. Hier waren alle Babys jünger als 6 Wochen und 92,5% der Babys sogar jünger als ein Monat alt. Bei 871 Babys waren weniger als 15 Tage ohne Stillen vergangen. Alle Babys konnten mithilfe von unterstützendem Fachpersonal innerhalb von 3 Tagen an der Brust richtig saugen. Und alle Babys jünger als 1 Woche lernten das richtige Saugen innerhalb von 24 Stunden. Innerhalb von 10 Tagen konnten 83,4% der Paare zum vollen Stillen und 8,2% zum Teilstillen übergehen. Die Mütter wurden angeleitet, zur Initiierung der Milchbildung ihre Babys alle zwei Stunden für 10-15 Minuten an die Brust zu legen. Lehnten die Babys die Brust zunächst ab, wurden sie mithilfe von Milchtropfen an der Brustwarze an die Brust gelockt. Fachpersonal unterstütze die Mütter beim korrekten Anlegen. Waren Mutter oder Baby nicht bereit, wurde der Versuch später wiederholt, bis es geklappt hat. Die Familien wurden angewiesen, die Mütter zu unterstützen und von allen Verpflichtungen freizustellen. Die Mütter sollten mit ihren Babys sehr viel Zeit in direktem Hautkontakt verbringen und mit ihnen zusammen schlafen und ihnen die Brust Tag und Nacht bei jeder Gelegenheit anbieten. Auch in dieser Studie wurden künstliche Sauger (Flaschen und Schnuller) komplett weggelassen. Die Zufüttermengen wurden sukzessive ausgeschlichen.
Allerdings zeigen nicht alle Beobachtungsstudien so positive Resultate wie die beiden indischen Studien. In einer egyptischen Studie wurde Relaktation bei 200 Mutter-Kind-Paaren initiiert, die Babys waren jünger als drei Monate alt. Die Mütter wurden in einem persönlichen Gespräch zur Relaktation angeleitet und anschließend sechs Wochen lang telefonisch begleitet. In dieser Studienpopulation konnten lediglich 10% erfolgreich relaktieren. Bei Kindern, bei denen künstliche Sauger (Saugflaschen und Schnuller) konsequent weggelassen wurden und bei denen der Vater den Relaktationsprozess aktiv unterstützt hat, war die Erfolgsrate höher (Abul-Fadl et al., 2012).
In einer brasilianischen Studie versuchten 22 nicht stillende Mütter anhand einer einmaligen persönlichen und einer mitgegebenen schriftlichen Anleitung zu relaktieren, nachdem ihre Kinder (jünger als 6 Monate) Unverträglichkeitsreaktionen zur Formulanahrung entwickelten. Es wird in dieser Studie nicht beschrieben, ob die eingeschlossenen Mütter in der Vergangenheit laktiert hatten oder nicht. Sie erhielten auch Ernährungssonden zur Zufütterung von Säuglingsmilch anstelle von Saugflaschen. 15 von 22 Frauen ist es nicht gelungen, das Stillen erfolgreich zu starten. Die meisten dieser Mütter gaben an, dass ihre Babys die Brust verweigerten und/oder dass sie keine Milch bildeten. Schließlich ist es 7 Frauen gelungen, das Stillen zu etablieren, 5 erreichten teilstillen und 2 ausschließliches Stillen (Oliveira et al. 2014).
Es gibt verschiedene Ansätze, die unterschiedlichen Erfolgsraten in den einzelnen Studien zu erklären. Wesentliche Einflussfaktoren sind wahrscheinlich das Alter der eingeschlossenen Kinder, der Anteil der Mütter, die zuvor bereits laktierten, und das Ausmaß der Motivation und der Unterstützung durch Stillfachkräfte, Familie und das weitere Umfeld. In den beiden indischen Studien erhielten die Mütter langfristige Begleitung und Beratung durch in der Relaktation kundigen Fachpersonen. In der Studie von Banapurmath et al. waren die Säuglinge noch sehr jung und die Zeit ohne Stillen kurz. In der Studie von Seema et al. wurden die Mütter für mehrere Wochen bis Monate stationär aufgenommen, wo sie von allen anderen Aufgaben entlastet und von kundigen Fachpersonen täglich begleitet und motiviert wurden. Sie erhielten auch mit Erfolg relaktierte Mütter als Rollenvorbilder. In der egyptischen und der brasilianischen Studie wurde den Müttern die Relaktation zwar erklärt, aber anschließend wurden sie im Wesentlichen allein gelassen. Ohne intensive professionelle Anleitung schaffen viele Mütter offenbar nicht, ihre brustverweigernden Babys an die Brust zu bringen und ihre Kinder ohne Saugflaschen zu ernähren.
Hier sei noch angemerkt, dass in Indien nicht gestillte Babys das 10- bis 20-fach erhöhte Risiko haben zu sterben als gestillte (Banapurmath et al., 2003). Daher ist der Druck auf die Mütter, erfolgreich zu relaktieren, ungleich höher als bei uns.
Vorbereitung auf die Relaktation
Bevor man in das große Abenteuer startet, wird der Prozess idealerweise gut geplant und vorbereitet. Im Folgenden wird eine mögliche Vorgehensweise zur Relaktation beschrieben.
Realistische Ziele formulieren: Haben Frauen an die Relaktation unrealistisch hohe Erwartungen, dann können sie schnell enttäuscht werden und geben ganz auf. Oft gibt es jedoch Zwischenergebnisse, die dem Nicht-Stillen gegenüber deutlich überlegen sind. Frauen, die nie zuvor in der vollen Milchbildung waren, werden möglicherweise nur Teilstillen erreichen können. Dennoch kann auch Teilstillen eine hochzufriedenstellende Erfahrung sein. Auch wenn nur wenig Milch gebildet wird, versorgen auch diese vergleichsweise geringen Milchmengen das Baby mit wertvollen Schutzfaktoren. Manche Inhaltsstoffe der Muttermilch – vor allem manche immunologischen Komponenten – zeigen bei geringerer Milchmenge eine höhere Konzentration. Der direkte Mund-Brustwarzen-Kontakt zwischen Baby und Mutter ist dabei für den optimalen Immunschutz wichtig. Denn das Immunsystem der Mutter wird über die Besiedlung des Babys mit pathogenen Keimen dadurch informiert, dass diese aus dem Mundraum des Babys über die Brustwarze in den Körper der Mutter gelangen. Stillen fördert darüber hinaus die Zuneigung und Nähe zwischen Mutter und Baby – auch bei geringerer Milchbildung.
Entlastung organisieren: Bitten Sie Ihren Partner mindestens eine Woche frei zu nehmen, oder fragen Sie z.B. Ihre Mutter oder eine gute Freundin, Sie für 1–2 Wochen rund um die Uhr zu versorgen und Ihnen nach Möglichkeit alle Verpflichtungen (Einkaufen, Essen zubereiten, Spülen, Wäschewaschen, Aufräumen, Putzen, Windeln wechseln, Betreuung weiterer Kinder usw.) abzunehmen, Ihnen bei der Relaktation zu assistieren und Sie emotional zu unterstützen. Für die Umstellung von der Flasche auf alternative Fütterungsmethoden braucht es am Anfang häufig zwei Köpfe und vier Hände. Insbesondere für den Start der Relaktation ist diese Unterstützung wichtig. Wenn der Unterstützungsbedarf zeitlich begrenzt wird (z.B. eine Woche Urlaub für 9 Tage intensive Relaktationsassistenz), dann sind die Angehörigen einfacher zu überreden, mitzuhelfen.
Professionelle Unterstützung organisieren: idealerweise eine Stillberaterin oder Hebamme mit Stillexpertise, die bereit ist, Hausbesuche zu machen, beim Anlegen des Babys, der Entleerung der Brust, alternativen Fütterungsmethoden und Gewichtskontrollen zu assistieren und Sie auch emotional zu unterstützen.
Auf Misserfolge und Rückschritte vorbereitet sein: Eine komplette Umstellung der Ernährung ist eine große Herausforderung – nicht nur für die Eltern, sondern vor allem für das Baby. Viele der betroffenen Babys sind laut ihrer Mütter ohnehin schon „schwierig“ und schreien viel: Die Umstellung ist eine erhebliche Zusatzbelastung. Es wird vielleicht Tage geben, an denen Sie alles hinschmeißen möchten. Viele relaktierende Mütter beschreiben in der aufreibenden Anfangsphase Gefühle von Frustration, Versagen, Zurückweisung, Im-Stich-Gelassen-Sein und Ärger. Hier brauchen sie einen starken Durchhaltewillen und ein Umfeld, das ihnen zuhört, sie tröstet und ermutigt. Hat die Mutter bei der Relaktation Erfolge erzielt, wird sie wahrscheinlich sehr stolz und glücklich sein und die Nähe zu ihrem Baby genießen. Aber selbst, wenn sie ihre Versuche schließlich aufgibt, kann sie stolz darauf sein, alles versucht zu haben, ihr Kind stillen zu können.
Alle Utensilien im Vorfeld besorgen:

- Tragetücher oder Babytragen, die auch auf nackter Haut angenehm getragen werden können, damit Sie möglichst viel Zeit mit Ihrem Baby in Hautkontakt verbringen können.
- Angenehme Blusen oder Jäckchen, die man auf nackter Haut tragen kann, Rücken und Arme wärmen, vorne aber offen bleiben können, damit Sie beim Anlegen nichts stört und Ihr Baby möglichst viel Zeit an Ihrer nackten Brust verbringen und jederzeit ungehinderten Zugang zu Ihrer Brust haben kann.
- Familienbett oder eine Matratze auf dem Boden, wo Sie Tag und Nacht sicher und bequem direkt neben Ihrem Baby schlafen und stillen können (siehe auch: Bedsharing ist sicher und fördert das Stillen).
- Stillkissen und/oder andere Kissen, mit denen Sie sich bequeme Stillnestchen bauen können (siehe auch Stillpositionen)
- Eine präzise Babywaage (kann in vielen Apotheken und auch online gemietet oder gekauft werden) – alternativ kann Ihre Hebamme oder Stillberaterin regelmäßig wiegen
- Utensilien zur alternativen Zufütterung: ein Brusternährungsset und andere Untensilien für alternative Zufütterungsmethoden besorgen, wenn Sie möchten, wie evtl. Ernährungssonden (für den Fall, dass Sie damit besser zurechtkommen als mit dem Brusternährunsset); Spritzen in verschiedenen Größen (z.B. 10, 20 ml), Fingerfeeder-Aufsätze sowie Fütterungsbecher (z.B. SoftCup, CamoCup oder ein Becher aus dem Haushalt)(Details zu den einzelnen Stillhilfsmitteln siehe im Artikel Muttermilch oder Säuglingsmilch stillfreundlich füttern). Manche relaktierende Familien benutzen mehrere verschiedene alternative Fütterungsmethoden, andere nur ein Brusternährungsset oder Sonden.
- Ein Heft oder ein Hefter mit Protokoll-Vorlagen, um die Menge der zugefütterten Milch (industrielle Säuglingsmilch, ggf. Muttermilch), die Ausscheidungen und das Gewicht des Babys, ggf. Anzahl und Dauer der Stillmahlzeiten, Art, Anzahl und Dauer der Zufütterungen, evtl. Anzahl und Dauer der Pumpsitzungen, usw. festzuhalten (siehe hierzu unsere Protokollvorlagen, die Sie herunterladen und ausdrucken können).
- ggf. eine hochwertige elektrische Intervallmilchpumpe mit Doppelpumpset: Eine Relaktation kann ohne Milchpumpe funktionieren, wenn das Baby an der Brust saugt. Ist dies nicht gegeben, kann der Aufbau der Milchbildung mit einer Pumpe unterstützt werden. Es gibt verschiedene Pumpentypen. Bei einer Relaktation sind die modernsten elektrischen Klinik- und Verleihpumpen am effektivsten, die in Apotheken und Sanitätshäusern ausgeliehen werden können. Sie haben eine Initiationsphase und eine Abpumpphase. Außerdem stehen bei diesen modernen Pumpen verschiedene Trichtergrößen zu Verfügung (mehr zur Auswahl von geeigneten Pumpen im Artikel Muttermilchernährung und Stillen von Frühgeborenen und Abpumpen und Aufbewahren von Muttermilch).
- ggf. ein Schaukelstuhl oder Gymnastikball, um ein aufgebrachtes, ungeduldiges Baby an der Brust zu beruhigen (dabei sollen vertikale Bewegungen effektiver sein als horizontale).
- ggf. Brustwarzencremes und -schutz für beanspruchte Brustwarzen (nicht für jede Frau erforderlich)
Basis-Werte aufnehmen:
- Das Baby wiegen und alle bisherigen Gewichtsdaten seit der Geburt inklusive der Daten aus den Vorsorgeuntersuchungen in eine Tabelle (siehe unsere Vorlage) und dann in die WHO-Gewichtskurve (für Mädchen / für Jungen) eintragen
- Zugefütterte Milchmenge über mindestens drei Tage vor dem Start der Relaktation und anschließend regelmäßig protokollieren (siehe unsere Protokollvorlagen)
- Menge der Ausscheidungen protokollieren (Anzahl der Urin- und Stuhlausscheidungen; siehe unser Ausscheidungsprotokoll)
- Falls Milchbildung vorhanden ist, tägliche Mengen der gewonnenen Milch (ml; siehe unsere Brustentleerungsprotokolle) und eventuell der vom Baby getrunkenen Milch (Zunahme nach dem Stillen im Vergleich zum Gewicht vor dem Stillen in Gramm, nicht unbedingt erforderlich) protokollieren
ANZEIGE
Bevor man mit der Relaktation – vor allem der Reduzierung der zugefütterten Milchmenge – beginnt, muss sichergestellt werden, dass das Baby aktuell ausreichend ernährt wird (ausreichend Ausscheidungen und perzentilenparallele Gewichtszunahme auf der WHO-Wachstumskurve). Babys von Müttern mit „zu wenig Milch“ bzw. Relaktationswunsch sind überdurchschnittlich gefährdet, unterernährt zu sein. Sollte dies der Fall sein, dann muss das Baby zunächst mehr und evtl. öfter Säuglingsnahrung erhalten, auch wenn dies als Relaktationsstart zunächst paradox klingt.
Der Beginn der Relaktation
Eine Relaktation beinhaltet zwei Herausforderungen:
- Heranführung des Babys an die Brust
- Steigerung der Milchmenge
Nur wenige Mütter schaffen es, den für die Initiierung und Steigerung der Milchbildung erforderlichen Pumpaufwand (mindestens 2 Stunden täglich) längere Zeit durchzuhalten, vor allem, wenn sie sich gleichzeitig um ihr Kind kümmern und es füttern müssen. Im Gegensatz zum Stillen, welches eine angenehme, für Mutter und Kind sinnliche, gemeinsame Tätigkeit ist, ist Pumpen ein lästiger technischer Vorgang, der die Zeit der Mutter auch von ihrem Baby „raubt“. Hinzukommt, dass auch die besten Milchpumpen die Milchbildung bei weitem nicht so effektiv anregen können wie ein gut saugendes Baby.
=> Der Fokus einer Relaktation kann zunächst darauf gerichtet werden, das Baby an die Brust heranzuführen und es dort zuzufüttern. Die Milchbildung wird durch das Saugen des Babys an der Brust in Gang gesetzt und anschließend gesteigert.
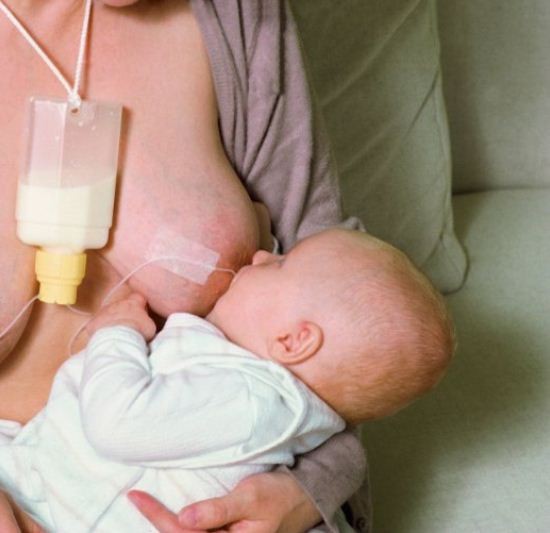
Die große Herausforderung bei einer Relaktation ist es zunächst, das Baby dazu zu animieren, (wieder) an der Brust zu saugen. Manche Babys akzeptieren die Brust sofort, andere gar nicht oder nur nach erheblichem Aufwand. Hier sind viel Geduld und Ausdauer gefragt. Das Saugen des Babys an der Brust wird gefördert, indem andere Saugmöglichkeiten wie Flasche und Schnuller abgesetzt werden (Saugdeprivation) und die Zufütterung an der Brust erfolgt. Fließt die Milch an der Brust, wird das Baby früher oder später mit hoher Wahrscheinlichkeit daran saugen. Zur Umgewöhnung eines Babys von der Flasche an die Brust siehe den ausführlichen Artikel Das Baby von der Flasche an die Brust gewöhnen.
Das Hilfsmittel zur Zufütterung an der Brust, welches bei Relaktationen in der Regel eingesetzt wird, ist das Brusternährungsset. Idealerweise zeigt die Stillfachkraft bei einem Hausbesuch seine Anwendung und der begleitende Partner hilft am Anfang ebenfalls mit, es zusammenzusetzen und beim Füttern einzusetzen. Im Laufe der Zeit entsteht viel Routine, sodass das Brusternährungsset unkompliziert in den Alltag eingebaut werden kann.
In manchen Situationen muss die Milchbildung in Gang gesetzt werden, während das Baby (noch) nicht an der Brust saugt, z.B. bei einem Krankenhausaufenthalt, wenn die Mutter noch ein nicht stillverträgliches Arzneimittel nehmen muss oder hartnäckiger Brustverweigerung. Die Milch kann auf andere Weise gewonnen werden: mithilfe einer hochwertigen elektrischen Intervall-Doppel-Milchpumpe, ergänzt durch Brustmassage und Handgewinnung.
Um die Milchbildung in Gang zu setzen und aufzubauen ist eine häufige und ausgiebige Stimulation der Brust durch das Baby (eine Pumpe oder per Hand) erforderlich, auch nachts, über eine Dauer von 3 bis >4 Stunden am Tag. Durch die Stimulierung der Brust wird das Milchbildungshormon Prolaktin ausgeschüttet.
Das Baby braucht mindestens 8 bis 12 Mahlzeiten in 24 Stunden an der Brust. Es ist sinnvoll, auch außerhalb der Mahlzeiten, möglichst viele Stunden am Tag ausgiebigen Haut-zu-Haut-Kontakt und Mund-Brust-Kontakt herzustellen, um die Ausschüttung des Stillhormons Oxytocin zu unterstützen, welches für den Milchspendereflex, d.h. für den Milchfluss zuständig ist. Dem Baby darf die Brust auch zwischendurch immer zum Nuckeln angeboten werden, falls es sie auch ohne Milchfluss annimmt.
Wird die Milchbildung per Pumpe initiiert und aufgebaut, ist es am Anfang – wenn keine oder nur wenig Milch gebildet wird – sinnvoller, zahlreiche kurze Pumpsitzungen von vielleicht 5 Minuten einzuberaumen. Diese dienen der Stimulation der Brust, auch wenn noch keine Milch fließt. Man kann mit wenigen Pumpsitzungen pro Tag beginnen und die Anzahl und Länge der Sitzungen allmählich steigern, je nach Kapazität und Strapazierbarkeit. Es ist nicht erforderlich, die Pumpsitzungen in gleichmäßigen Intervallen durchzuführen. Die Pumpsitzungen können über den Tag ungleichmäßig verteilt und auch „geclustert“ werden, z.B. mehrfach hintereinander z.B. in 5-, 10-, 20-Minuten Intervallen, oder wie es gerade passt, wenn die Mutter sich zum Ausruhen und Pumpen hinsetzt. Es kommt auf die Gesamtdauer der Bruststimulation an. Um die Milchbildung optimal zu unterstützen, sollten die Pausen zwischen zwei Bruststimulationen jedoch nicht länger als 3(-4) Stunden betragen, nachts nicht länger als 4(-5) Stunden. Eine Brustmassage vor dem Pumpen fördert den Milchspendereflex. Um die Brustwarzen zu schonen, kann ein Teil der Stimulation per Hand erfolgen. Ist die Milchbildung in Gang gekommen, können die Pumpsitzungen verlängert werden, um die Brust möglichst vollständig zu entleeren. Eine Kombination mit Hands-on-Pumping und Power-Pumping hilft die Milchbildung weiter zu steigern (siehe zum Aufbau und Aufrechterhaltung der Milchbildung, wenn das Baby nicht an der Brust saugen kann, den Beitrag Muttermilchernährung und Stillen von Frühgeborenen, Kapitel 4: Aufbau und Aufrechterhaltung der Milchbildung nach Frühgeburt).
Nicht für jede Mutter ist es erstrebenswert, das Maximalprogramm durchzuführen. Nicht immer kommen Mütter in die volle Milchbildung, um ihr Baby ausschließlich stillen zu können. Auch Teilstillen kann ein großer Gewinn sein. Zufütterung an der Brust sichert die Brusternährung und dass das Baby die Muttermilch, die gebildet werden kann, an der Brust erhält.
Die Milchbildung kann – ergänzend zur häufigen und ausgiebigen Bruststimulation – durch milchbildungssteigernde Medikamente und Nahrungsergänzungsmittel, so genannte Galaktogoga, unterstützt werden. Die beste, belegte Wirksamkeit bei vertretbaren Nebenwirkungen für die Mutter hat das Medikament Domperidon. Domperidon ist verschreibungspflichtig und die Steigerung der Milchbildung gilt als „off-label-use“. Nicht alle Ärzte verschreiben Domperidon bei Relaktationswunsch der Mutter. Viele Mütter greifen alternativ zu Bockshornkleesamenpräparaten. Mehr zum Thema Galaktogoga findet sich im Artikel Die Milchmenge steigern – Wie man mehr Milch bilden kann.
Woran man merkt, dass die Milchbildung eingesetzt hat
Wenn Mütter mit der Relaktation beginnen, fragen sie sich, ob und ab wann sich Milch bildet. Hatte die Mutter beim Start der Relaktation keinen Milchfluss, dann kann es laut Studien bei regelmäßiger Bruststimulation bis zu 6 Tage dauern, bis sich erste Milchtropfen bilden. Diese können am Anfang wässrig erscheinen, mit der Zeit werden sie milchig aussehen.
Das Schlucken des Babys beim Stillen ohne Zufütterung an der Brust ist ein eindeutiges Zeichen dafür, dass es beim Saugen Milch bekommt. Vielleicht merkt die Mutter auch, dass sich die Brust nach dem Stillen leerer anfühlt als vor dem Stillen, wobei sich dieser Effekt eher bei größeren Milchmengen bemerkbar macht. Vielleicht spürt die Mutter den Milchspendereflex beim Stillen. Beim sog. Milchspendereflex ziehen sich in der Brust zahlreiche winzige Muskeln zusammen, um die Milch Richtung „Ausgang“ zu befördern. Der Milchspendereflex setzt nach den ersten Saugbewegungen des Babys ein und fühlt sich wie ein Kribbeln oder Ziehen an. Das spürt man eher an der Brust, die gerade nicht entleert wird. Es kann passieren, dass während des Saugens Milch an der zweiten Brust austritt. Vielleicht kann die Mutter per Hand oder Pumpe Milch aus ihrer Brust gewinnen. Sie kann das Gewicht des Babys vor und nach dem Stillen bestimmen und die Differenz berechnen (Stillproben). Stillproben können einzelne Male durchgeführt werden. Regelmäßige Stillproben stellen eine erhebliche Zusatzbelasung dar und sind nicht erforderlich.
Woher man weiß, ob das Baby genug Milch bekommt
Während einer Relaktation wird das Baby in der Regel an der Brust zugefüttert. Es darf dabei „ad libitum“, also nach Bedarf trinken. Steigt die Milchmenge der Mutter, wird das Baby zunehmend mehr Milch im Behälter übrig lassen.
Um feststellen zu können, ob das Baby ausreichend mit Milch versorgt wird, ist man auf verschiedene Hinweise angewiesen:

Die Beobachtung der Ausscheidungen ist ein relativ einfacher Weg, die Versorgung des Babys zu verfolgen (Sie können hierzu unsere Vorlage für das Ausscheidungsprotokoll verwenden). Wenn das Baby täglich mindestens sechsmal farblosen Urin ausscheidet, bekommt es genug Flüssigkeit.
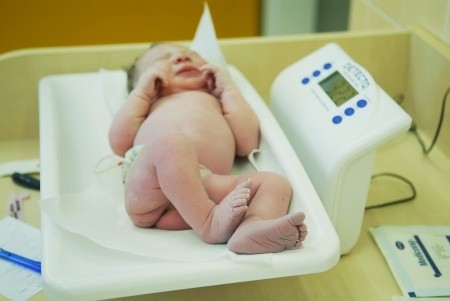
Die regelmäßige Kontrolle der Gewichtszunahme ist die zuverlässigste Methode, um festzustellen, ob das Baby ausreichend ernährt wird und sollte bei einer Relaktation einbezogen werden. Dabei hat sich das Wiegen ein- bis zweimal die Woche bewährt (siehe unsere Protokollvorlagen für die Gewichtsentwicklung). Die Somatogramme in den aktuellen gelben Vorsorgeuntersuchungsheften sind für diesen Zweck leider ungeeignet. Besser sind die aktualisierten WHO-Kurven von 2006, die übrigens anhand voll gestillter Säuglinge erfasst wurden (WHO-Gewichtskurve für Mädchen (0–6 Monate) und für Jungen (0–6 Monate)).
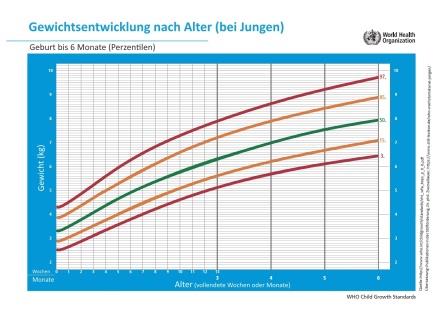
Vor dem Beginn der Relaktation haben die Eltern oder eine Fachkraft die Gewichtswerte bereits in die Kurve eingetragen. Dabei kommt es weniger darauf an, auf welcher Perzentile sich das Baby befindet – denn Kinder sind von Natur aus pummeliger oder schlanker, größer oder kleiner –, sondern auf den Verlauf. Das Baby soll entlang „seiner Perzentile“ zunehmen, welche vor dem Beginn der Relaktation festgestellt wurde und während der Relaktation gehalten wird. Eine Verlangsamung der Gewichtszunahme im Vergleich zur individuellen Perzentile des Kindes oder sogar ein Knick der Kurve nach unten sind Hinweise darauf, dass das Baby mehr Milch braucht. Idealerweise erhalten die Eltern für die Benutzung und Interpretation der Kurve Unterstützung von einer Still- und Laktationsberaterin oder einer anderen Fachperson (siehe auch: Bekommt mein Baby genug Muttermilch?).
Steigerung der Milchbildung und Ausschleichen der zugefütterten Milch
In der ersten Zeit, wenn das Baby die Zufütterung an der Brust kennenlernt, darf die Milch aus dem Behälter des Brusternährungssets auch ohne effektives Saugen fließen, damit das Baby schnell belohnt wird. Zur Steigerung der Milchmenge soll das Baby anschließend effektiv an der Brust saugen. Das Saugen des Babys signalisiert der Brust, dass Milch benötigt wird. Dazu wird der Milchfluss etwas langsamer eingestellt, damit langes und aktives Saugen durch das Baby erforderlich wird (s. auch die drei Phasen der Zufütterung an der Brust).
=> Wird das Baby konsequent an der Brust zugefüttert, dann wird sich seine Saugfähigkeit an der Brust mit der Zeit verbessern. Es heißt: Stillen lernen Babys durch Stillen.
Wenn bereits Milch gebildet wird, dann kann die Zusatzmilch erst gegeben werden, nachdem das Kind an der Brust eine Weile getrunken und die Brust schon zum großen Teil geleert hat. Alternativ kann der Milchfluss aus dem Schlauch für den Anfang noch langsamer eingestellt werden.
Sehr häufiges Anlegen rund um die Uhr und ein sehr gründliches Entleeren der Brust durch das Baby helfen am besten, das vorhandene Milchbildungspotenzial auszuschöpfen und die Milchmenge auch längerfristig zu steigern (siehe auch den Artikel Die Milchmenge steigern: Wie man mehr Milch bilden kann). Das Baby sollte mindestens 8- bis 12-mal in 24 Stunden an der Brust saugen. Das Kind darf zum Stillen auch sanft geweckt werden. Es spricht auch nichts dagegen, sehr viel häufiger als 12-mal zu stillen, auch mehrmals die Stunde Tag und Nacht. Jäger- und Sammlergesellschaften stillen 2- bis 4-mal die Stunde rund um die Uhr und dann jeweils nur relativ kurz auf einmal. Durch dieses sehr häufige und effektive Stillen wird das vorhandene Milchbildungspotenzial der Mutter optimal ausgenutzt, sodass das Kind am meisten Milch erhält. Zu manchen Tageszeiten wird das Baby mehrere Stunden am Stück durchschlafen, zu anderen Tageszeiten – vorzugsweise nachmittags, abends und in der ersten Nachthälfte – wird es vielleicht dauerstillen (Cluster-Stillen).
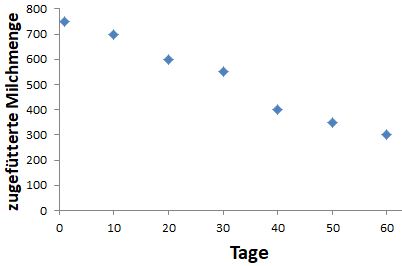
Nachdem die Milchbildung in Gang gekommen ist, kann die zugefütterte Milchmenge langsam ausgeschlichen werden. Dabei ist die erste Priorität sicherzustellen, dass das Baby mit Nahrung ausreichend versorgt wird. Eine zu schnelle oder drastische Reduzierung der zugefütterten Milch kann zu einer Unterernährung des Babys führen. Das Baby zeigt, dass es weniger Zufütterung braucht, indem es die zugefütterte Milch oder die zweite Brust ablehnt bzw. von der angerührten Milch immer mehr übrig lässt. Das Führen eines Protokolls ist zwar aufwendig, aber praktisch, um die Orientierung beizubehalten. Hierzu kann das Still- und Fütterprotokoll regelmäßig, so oft wie möglich ausgefüllt werden. Häufig gibt es Schwankungen in der konsumierten Milchmenge, sodass die feinen Verbesserungen nicht ins Auge fallen. Der langfristige Trend lässt sich am besten erkennen, wenn die zugefütterte Milchmenge genau protokolliert und grafisch aufgetragen wird. Hierfür können die Werte in ein Koordinatensystem aufgetragen werden (siehe hierzu unsere Protokollvorlage Zeitverlauf zugefütterte Milchmenge). Allerdings wollen sich nicht alle Frauen mit Protokollieren beschäftigen. Es ist auch in Ordnung, wenn eine Mutter sich auf ihr Gefühl verlässt.
Der zuverlässigste Hinweis auf die steigende Milchbildung ist die Abnahme der zugefütterten Nahrung bei stabiler, perzentilenparalleler Gewichtszunahme (s. den Abschnitt Gewichtsentwicklung im Artikel „Bekommt mein Baby genug Muttermilch?“). Die Konsistenz des Stuhls ändert sich auch, wenn das Baby mehr Muttermilch und weniger industrielle Säuglingsmilch bekommt. Der Stuhl wird loser, ungeformter und riecht milder. Wenn die Milchmenge zunimmt, dann kann das Brusternährungsset Schritt für Schritt weggelassen werden, meist zuerst in der Nacht, dann tagsüber bei immer mehr Mahlzeiten.
Manche Frauen werden ihre Milchbildung über eine gewisse individuelle Grenze nicht weiter steigern können, sodass sie sich auch langfristig auf eine Zufütterung einstellen müssen. Wenn Vollstillen nie komplett erreicht wird, dann kann die zugefütterte Milch im Laufe des 2. Lebenshalbjahrs allmählich gegen Beikost ausgetauscht werden, sodass das Baby irgendwann nur noch Muttermilch und Beikost bekommt, aber keine Säuglingsmilch mehr.
 Interviews zum Thema Relaktation
Interviews zum Thema Relaktation
Astrid
Astrid musste nach einer Lungenembolie von heute auf morgen abstillen, als ihre Tochter 10 Tage alt war. Zwei Wochen, nachdem die Milchbildung komplett zum Erliegen kam, erfuhr sie, dass sie mit einem anderen Medikament stillen durfte. Sie fing mit der Relaktation sofort an und konnte nach einem guten Monat wieder vollstillen.
Liebe Astrid, wie kam Ihr Entschluss, zu relaktieren?
Astrid: Am 10. Tag nach der Geburt meiner Tochter habe ich eine Lungenembolie erlitten. Ich habe da einen relativ neuen Blutverdünner erhalten, bei dem noch keine Studien zur Stillverträglichkeit vorlagen. Ich musste von heute auf morgen abstillen. Ich bekam sogar insgesamt dreimal die Abstilltablette, bis meine Milchbildung zum Erliegen kam, und entleerte meine Brust per Pumpe und Hand, damit ich keinen Milchstau bekomme, bis der Milchfluss schließlich komplett versiegte. Das dauerte ungefähr eine Woche. Meine Tochter bekam das Flascherl mit Premilch. Meine Tochter und ich waren beide total traurig. Wir waren beide nicht bereit, mit dem Stillen aufzuhören. Die Kleine wollte auch ständig zum Busen. Es war nicht einfach. Gute zwei Wochen später hat mir ein anderer Arzt gesagt, dass es auch stillverträgliche Blutverdünner gibt. Zu dem Zeitpunkt hatte ich gar keine Milchproduktion mehr. Sobald der Arzt ausgesprochen hat, dass ich mit einem anderen Medikament stillen kann, habe ich mit dem Abpumpen angefangen, um meine Milchbildung wieder aufzubauen. Ich war mir von Anfang an absolut sicher, dass das funktionieren wird, ohne, dass ich das wirklich gewusst hätte. Ich dachte, das geht sicher irgendwie.
Für die Erfolgsaussichten einer vollständigen Relaktation scheint es wichtig zu sein, ob die Frau früher bereits in der vollen Laktation gewesen ist. War das bei Ihnen der Fall?
Astrid: Ja. Ich habe auch einen älteren Sohn, den ich im ersten halben Jahr vollstillte, auch wenn es nicht einfach war. Aus heutiger Sicht weiß ich, dass er wahrscheinlich eine Saugverwirrung hatte, weil er bereits am 2. oder 3. Tag im Spital mit der Flasche gefüttert wurde. Meine Tochter erreichte innerhalb von 3 Tagen nach der Geburt ihr Geburtsgewicht und ich stillte sie in den ersten 10 Tagen ausschließlich, ohne Probleme, sie nahm an der Brust sehr gut zu.
Wie lange waren Sie nach dem Abstillen komplett ohne Milchbildung?
Astrid: Ungefähr zwei Wochen. Meine Tochter hat sicherlich 4 Wochen ausschließlich Prenahrung gekriegt.
Wie oft und wie lange haben Sie abgepumpt und wann kam die Milchbildung wieder in Gang?
Astrid: Ich habe mir eine Doppelmilchpumpe ausgeborgt und dann jeden Tag damit gepumpt, so oft es ging, aber nur wenige Minuten auf einmal, zur Stimulation, 5-mal täglich mit Sicherheit. Einmal am Tag habe ich Power-Pumping gemacht. Es hat bestimmt eine Woche gedauert, bis die erste Milch kam. Die Milch, die ich abgepumpt habe, war zuerst nicht sehr viel, vielleicht 5 oder 10 ml, mehr waren es nicht. Die habe ich zur Prenahrung hinzugeschüttet.
Haben Sie an der Brust zugefüttert?
Astrid: Ja. Die Stillberaterin (eine Still- und Laktationsberaterin IBCLC), die ich kontaktierte, empfahl mir das Brusternährungsset zum Zufüttern. Sie meinte, sobald die Wartefrist vorbei ist (wegen der Rückstände der nicht stillverträglichen Medikation), darf ich meine Tochter wieder anlegen. Sie riet mir aber nicht weiterzumachen, wenn meine Tochter schreit, um sie nicht zu frustrieren. Ich sollte damit rechnen, dass fast nichts kommt. Das Lustige war, ich habe meiner Tochter den Busen einfach nur angeboten und sie ist sofort hin, war aber sofort frustriert natürlich, weil nix rausgekommen ist. Dann habe ich es auch gelassen, bis die IBCLC kam und das Brusternährungsset vorbeibrachte. Das waren 9 Tage, nachdem ich anfing, durch Pumpen meine Milchbildung wieder aufzubauen.
Die Zufütterung mit dem Brusternährungsset war nicht ganz einfach, aber wir haben alle Herausforderungen erfolgreich gemeistert (siehe Interview zum Thema Brusternährungsset).
Wie lange hat es gedauert, bis die volle Milchbildung aufgebaut war?
Astrid: Innerhalb eines Monats habe ich die volle Milchbildung wieder gehabt, meine Stillberaterin war ganz erstaunt, wie schnell das bei uns ging. Sie meinte, dass der Aufbau der Milchbildung doppelt so lang wie das Abstillen dauert. Sie hat diese Faustregel von einer anderen Stillberaterin gehabt. Bei uns traf sie zu.
Mir war aufgefallen, dass immer mehr von der zubereiteten Milch übrig blieb. Ich machte immer die gleiche Menge an, aber irgendwann fehlte nicht mehr so viel von der angemachten Milch. Irgendwann öffnete ich den Schlauch des Brusternährungssets gar nicht mehr – zuerst versehentlich, aber da meine Tochter nicht meckerte, später auch absichtlich. Da dachte ich, OK, wenn sie nicht frustriert ist, lasse ich es quasi. In der Zeit kam sie sehr häufig, aber sie war zufrieden. Ich bot ihr das Brusternährungsset zwar immer wieder an, einfach sicherheitshalber, weil sie nicht frustriert werden sollte, aber das war einfach nicht mehr der Fall.
Haben Sie nach der Einführung des Brusternährungssets mit dem Pumpen noch weitergemacht?
Astrid: Die erste Zeit, die ersten 2,5-3 Wochen habe ich versucht – ich habe es nicht jeden Tag geschafft – einmal täglich Power Pumping zu machen. Aber eigentlich habe ich das Gefühl gehabt, dass mir das Pumpen nicht so viel bringt. Beim Saugen meiner Tochter an der Brust merkte ich, dass sich etwas tut, dass die Brust wärmer wird, ich spürte das Ziehen in der Brust. Ich denke, die Pumpe ist bei weitem nicht so effektiv wie ein Baby, das an der Brust trinkt.
Wie oft haben Sie mit dem Brusternährungsset gefüttert?
Astrid: Die Anzahl der Stillmahlzeiten kann ich gar nicht benennen, weil ich sie nie gezählt habe, aber jede Mahlzeit. Meine Stillberaterin meinte, wenn meine Tochter frustriert ist, soll ich wieder zur Flasche wechseln, aber das wollte ich nicht. Ich habe mir gedacht, sie soll so oft trinken wie sie möchte, und auch clustern. Ich dachte, sie soll einfach so viel nuckeln wie sie will, mich quasi als „Schnuller“ verwenden, mir war das egal. Es war wirklich anstrengend, aber es hat sich einfach ausgezahlt. Ich lief den ganzen Tag mit dem Brusternährungsset herum und legte meine Tochter jedes Mal an, wenn sie wollte. Von Zeit zu Zeit tauschte ich den Inhalt des Brusternährungssets aus, vielleicht einmal die Stunde. Die Milch war die ganze Zeit warm, weil der Behälter unter meinem Gewand an der Haut lag. Darum habe ich die Milch nach einer Stunde weggeschüttet und neue Milch angerührt.
Hat sich die Mühe gelohnt?
Astrid: Total! Die Relaktation war wirklich anstrengend, aber es hat sich ausgezahlt. Die Situation mit der Flasche war wesentlich belastender. Auch wenn meine Tochter während der Relaktation teilweise mehr geweint hat, war sie schließlich doch zufriedener. Seither wird sie vollgestillt. Heute ist sie ein absolutes Brustkind. Sie ist jetzt 10 Monate alt. Ab und zu isst sie zwar, aber sie will trotzdem lieber den Busen als was essen. Wir haben wirklich versucht ihr alles anzubieten, auch Flascherl oder so, aber sie will das einfach nicht, auch heute nicht!
Haben Sie Tipps für andere Mütter?
Astrid: Einfach dranbleiben. Und auf keinen Fall auf die Pumpe hören, das hat mir auch meine Stillberaterin gesagt. Mit der Pumpe habe ich z.B. 15 ml Milch gewinnen können, aber mein Baby hat sicher das Doppelte bis Dreifache herausgeholt. Wir haben sie vor und nach dem Stillen gewogen.
Und wenn ein Kind wirklich ein Flaschenkind ist, dann ist es so, dann ist es auch in Ordnung. Wenn die Relaktation funktioniert, dann funktioniert sie, und wenn nicht, dann nicht! Meine Tochter war unzufrieden an der Flasche. Ich glaube, wenn meine Tochter zufrieden gewesen wäre, hätte ich diesen Aufwand nicht betrieben. Aber wir waren beide nicht glücklich mit der Flasche. Sie hat so viel Bauchweh gehabt, so viele Qualen. Mein Sohn wurde nach 7 Monaten Kampf ums Stillen auch ein Flaschenkind und war endlich zufrieden. Deswegen bin ich keine schlechtere oder bessere Mutter!
Liebe Astrid, vielen Dank für das Interview.
Julia
Nicht immer kann im Zuge einer Relaktation eine volle Milchbildung aufgebaut werden. Julia konnte nach wochenlangem häufigem Pumpen knapp 100 ml Milch pro Tag gewinnen und ihr Baby nicht wieder an die Brust gewöhnen.
Liebe Julia, wie ist es bei Ihnen dazu gekommen, dass Sie eine Relaktation gestartet haben?
Ich habe meine erste Tochter eigentlich sechs Monate lang vollgestillt und erst während der Schwangerschaft mit meiner zweiten Tochter abgestillt. Auch meine zweite Tochter habe ich am Anfang problemlos vollstillen können. Doch, sie war ein absolutes Schreibaby. Wir haben so viel ausprobiert und nichts hat ihr geholfen. Schließlich kamen wir zu der Überzeugung, dass sie meine Muttermilch nicht verträgt. Sie war ca. sechs Wochen alt, als ich sie schließlich abgestillt und eine Spezialnahrung eingeführt habe.
Nach einigen Wochen musste ich feststellen, dass das Abstillen und die Spezialnahrung nichts gebracht haben. Ich hatte noch eine ganze Weile gehofft und gewartet, dass die Situation besser wird, sie ist aber kein bisschen besser geworden. Was für eine Enttäuschung! Die Flaschenfütterung war so viel umständlicher und zudem so viel teurer als das Stillen. Von der gesundheitlichen Bedeutung des Stillens ganz zu schweigen. Außerdem fehlte mir auch die Nähe beim Stillen. Das lässt sich durch nichts ersetzen. Ich habe mich so geärgert! Ich habe angefangen darüber nachzudenken, das Stillen wieder aufzunehmen und habe im Internet viele Erfahrungsberichte und Informationen dazu gelesen. Meine Tochter war schon drei Monate alt als ich mit der Relaktation begonnen habe und da wurde sie schon 6 Wochen lang nicht gestillt.
Wie sind Sie bei der Relaktation vorgegangen?
Mein Plan war, dass ich zunächst die Milchbildung per Pumpe aufbaue, und wenn ich genug Milch habe, mein Baby wieder an der Brust anlege. Eigentlich schien sie noch Interesse an der Brust zu haben und dockte an, wenn ich ihr die Brust anbot, ließ aber frustriert nach, weil nichts herauskam. Ich habe dann ganz fleißig ganz viel gepumpt, so 6–8-mal am Tag. Lange kam überhaupt gar nichts, bis sich erste wässrige Tropfen bildeten.
Die Milchmenge steigerte sich weiterhin nur ganz, ganz langsam. Nach drei Wochen habe ich eine Stillberaterin kontaktiert. Sie empfahl mir, noch häufiger zu pumpen, so zehnmal am Tag oder häufiger. Sie hat mir auch viele Tipps gegeben, wie ich das Pumpen gut in den Alltag einbauen kann. Außerdem empfahl sie mir, mein Baby an der Brust mithilfe des Brusternährungssets zuzufüttern und bei meiner Frauenärztin Domperidon verschreiben zu lassen. Bockshornkleesamenkapseln nahm ich da schon, schien aber nicht zu helfen.
Ich habe das Brusternährungsset besorgt und 10–11-mal am Tag mit einer Doppelpumpe abgepumpt. Nach weiteren zehn Tagen kam ich auf fast 100 ml Muttermilch in 24 Stunden. Ich war unglaublich stolz auf mich und zuversichtlich, dass es weiter bergauf gehen wird.
Doch, dann kamen lauter Rückschläge. Meine Frauenärztin kannte Domperidon nicht und war nicht bereit es zu verschreiben. Ich habe es auch bei meiner Hausärztin versucht, auch sie verschrieb es mir nicht. Ich hatte noch zwei weitere Ärzte besucht, alles vergeblich. Sie gingen davon aus, dass das Domperidon in die Muttermilch übergeht und Herzrhythmusstörungen beim Kind verursachen kann.
Ein weiterer großer Rückschlag war, dass mein Baby nicht an die Brust gewöhnt werden konnte. Die Technik, wie man das Brusternährungsset anwendet, habe ich schnell herausgefunden, aber mein Baby wollte einfach nicht mehr an der Brust trinken, obwohl die Milch aus dem Schlauch gut floss. Sie wollte nur noch ihre gewohnte Flasche. Es gab zwischendurch einzelne Erfolgserlebnisse, einmal hat sie eine ganze Mahlzeit sogar an der Brust aus dem Schlauch getrunken. Das war aber auch das letzte Mal. Anschließend schrie sie nur noch und bog sich durch, wenn ich sie mit dem Brusternährungsset an die Brust anlegen wollte. Es war nichts mehr zu machen. Ich hatte zwischendurch auch den Schnuller und die Flasche weggelassen, aber auch das war keine Hilfe und verursachte nur Leid. Mit dem Pumpen habe ich hartnäckig weitergemacht mit der Vorstellung, dass ich meinem Baby zumindest meine Muttermilch geben kann. Was mich dann aber zermürbt hat, war, dass die Milchmenge sich nicht mehr steigerte, sondern im Gegenteil, wieder abnahm. Trotz häufigem Pumpen und trotz all meiner Anstrengungen. Ich weiß gar nicht, wie oft ich kurz davor stand das Pumpen hinzuschmeißen und habe dann trotzdem weitergemacht. Aber schließlich fehlte mir die Kraft und gab dieses Experiment auf.
Sie haben sehr viel Zeit und Kraft in die Relaktation investiert, haben aber Ihre Ziele nicht erreicht und gaben schließlich auf. Gibt es etwas, was Sie nach dieser Erfahrung anderen Müttern mitgeben möchten?
Ja! Ich ärgere mich heute sehr, dass ich das Stillen so leichtfertig aufgegeben habe. Offenbar war dieser Schritt bei uns nicht mehr rückgängig zu machen. Ich denke, es war kein Fehler, dass ich versucht habe, meinem Schreibaby durch Spezialnahrung anstelle von Muttermilch zu helfen. Doch, ich hätte meine Milchbildung mithilfe von Abpumpen aufrechterhalten und nach einer Woche Testphase auf der Spezialnahrung das Stillen wieder aufnehmen sollen.
Mein Beispiel zeigt außerdem, dass eine Relaktation trotz guter Startbedingungen nicht immer klappt. Ich hatte ja schon ein Kind lange vollgestillt und auch mein zweites Kind am Anfang problemlos vollgestillt, ich hatte eigentlich immer viel Milch, trotzdem ist es mir nicht gelungen meine Milchbildung per Pumpe wieder aufzubauen. Ich glaube, auch die beste Pumpe kommt an ein gut saugendes Baby nicht heran. Ich glaube, ich hätte sofort mit dem Brusternährungsset beginnen sollen als ich mich entschied zu relaktieren, auch wenn ich da noch keine eigene Milchbildung hatte. So habe ich wertvolle Wochen verloren. Vielleicht wäre meine Tochter am Anfang der Relaktation noch eher bereit gewesen, an der Brust zu trinken.
Alles in allem bereue ich aber nicht, dass ich die Relaktation gestartet habe. So hat meine Tochter noch gute Muttermilch mit wertvollem Immunschutz erhalten – bekanntlich zählt jeder Tropfen – und ich habe alles versucht, was möglich war. Der Versuch war es wert.
Liebe Julia, vielen Dank für das Interview.
© Dr. Bauer – Publikationen in der Stillförderung. Text, Bilder, Videos sind urheberrechtlich geschützt. Letzte Bearbeitung: September 2022.
