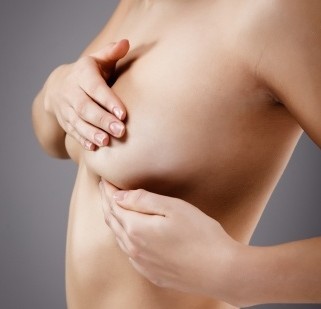
Ein Milchstau macht sich durch eine schmerzhafte, harte Stelle in der stillenden Brust bemerkbar. Er entwickelt sich meist innerhalb von Stunden oder 1-2 Tagen, weil die Milch an der betroffenen Stelle nicht abfließen kann. Die Stelle kann klein sein oder eine größere Fläche umfassen und wird durch Stillen nicht wieder weich. Beim fortschreitenden Milchstau sind harte Knötchen, mit Milch überfülltes Drüsengewebe, spürbar, die mit starken Schmerzen einhergehen können. Die Haut kann über der betroffenen Stelle gerötet sein. Allgemeine Symptome wie Fieber oder Schüttelfrost sind jedoch nicht vorhanden. Durch häufiges Stillen nach Bedarf löst sich der Milchstau meist innerhalb von wenigen Tagen wieder auf, indem die Milch wieder abfließt und ins Gewebe resorbiert wird.
Inhaltsübersicht:
- Pathophysiologische Modelle zur Entstehung von Milchstaus
- Risikofaktoren
- Andere Knoten und Verhärtungen in der Brust
- Behandlung eines Milchstaus
- Prophylaxe von Milchstaus
- Milchstau bei knotigen Veränderungen des Brustgewebes
- Auswirkung von Milchstaus auf die Milchbildung
Pathophysiologische Modelle zur Entstehung von Milchstaus
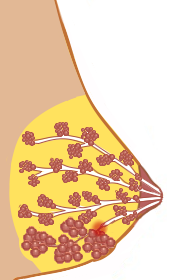
Wie ein Milchstau entsteht, ist bis heute nicht eindeutig geklärt. Unter Wissenschaftlerinnen und in der Stillberatung tätigen Fachpersonen werden verschiedene Annahmen diskutiert, von denen bislang jedoch keine wissenschaftlich eindeutig belegt oder allgemein akzeptiert ist:
- Eine ältere und bis heute populäre Hypothese geht davon aus, dass bei einem Milchstau ein Milchgang durch einen Pfropf aus Milchfett, Kalzium-Körnchen und/oder Zellen verstopft wird, weil bei manchen Müttern nach einem Milchstau eine eingedickte, cremige “Spaghetti-Paste” aus einem Ausgang an der Brustwarze heraustritt, welche von weißer, gelber, brauner, oder grüner Farbe ist (Lawrence & Lawrence, 1999). In Ultraschall-Studien (Ramsay et al., 2004) wurden außerdem Fettklumpen beobachtet, welche sich durch die Milchkanäle bewegen, und bei manchen Müttern wurden weiße, sandartige Kalzium-Körnchen in der Milch beobachtet. Diese Substanzen könnten also Milchkanäle verstopfen (Lawrence & Lawrence 1999). Möglicherweise ist die beobachtete cremige Substanz allerdings die Folge und nicht die Ursache eines Milchstaus, d.h. sie entsteht möglicherweise, wenn Milch aus einem Milchkanal längere Zeit nicht abfließen kann und dort durch Resorption von Wasser eindickt.
- Laut Mitchell et al. (2022, Academy of Breastfeeding Medicine Clinical Protocol #36 – The Mastitis Spectrum) handelt es sich bei einem Milchstau um eine mikroskopische Entzündung und Einengung von Milchkanälen aufgrund von Schwellungen bei einem Überangebot von Milch und/oder einer mikrobiellen Dysbiose, also eines Ungleichgewichts von mikrobiellen Keimen, die einen verdickten mikrobiellen Biofilm in den Milchkanälen bilden und auf diese Weise den Milchfluss behindern. Mitchell et al. vertreten die Ansicht, dass es anatomisch oder physiologisch nicht möglich ist, dass ein einzelner Milchgang durch einen makroskopischen Pfropf verstopft wird, weil Milchkanäle unzählig und miteinander vernetzt sind. Sie gehen davon aus, dass sich bei einem Milchstau das Brustgewebe in einem kleineren oder ausgedehnteren Bereich durch Behinderung des lymphatischen Abflusses und Ödeme in den Milchgängen und Milchbläschen (Alveolen) verhärtet.
- Pamela Douglas, Ärztin, Laktationsberaterin und Wissenschaftlerin verwirft aufgrund fehlender überzeugender wissenschaftlicher Belege sowohl die Hypothese der Fettpfröpfe/Milchklumpen als auch die Hypothese der Einengung der Milchkanäle durch einen bakteriellen Biofilm als ursächliche Faktoren für einen Milchstau. Die elektronenmikroskopischen Aufnahmen des verdickten bakteriellen Biofilms in den Milchgängen hält sie für eine Folge der Entzündung und nicht für die Ursache. Sie geht davon aus, dass sehr hoher Druck in den milchbildenden Drüsen (Alveolen) und den Milchkanälen zu lokalen Gewebsverletzungen, Entzündungsreaktionen und Ödemen im Brustgewebe führen, wodurch Milchgänge komprimiert werden (Douglas, 2022a und 2022b). Zum Teil überlappen die Hypothesen von Douglas und Mitchell et al.: Ein Überangebot von Milch führt zu (lokalen) Entzündungen und Schwellungen, wodurch die Milchgänge komprimiert und der Milchabfluss behindert wird.
- Manchmal entsteht ein Häutchen am Ende eines Milchgangs an der Brustwarze, wodurch sich der darunter liegende Bereich nicht entleeren kann (Douglas, 2022c; s. unter: weiße Bläschen auf der Brustwarze).
Risikofaktoren
Folgende Risikofaktoren erhöhen mutmaßlich die Wahrscheinlichkeit eines Milchstaus:
- Verwendung von Milchpumpen: Manche Stillexpertinnen mutmaßen, dass Milchpumpen zu einer unphysiologischen Stimulierung der Milchbildung führen, ohne die Milch wie ein Säugling zu entleeren, und auf diese Weise das Risiko eines Milchstaus erhöhen (Mitchell et al., 2022). Es wird zudem vermutet, dass Milchpumpen eine bakterielle Dysbiose, also ein Ungleichgewicht von bakteriellen Keimen in der Brust fördern und somit über die Entstehung eines verdickten bakteriellen Biofilms in den Milchgängen zu Milchstaus führen können (Mitchell et al., 2022). Denn Studien weisen darauf hin, dass in der Milch von Müttern, die regelmäßig pumpen, wesentlich mehr potenziell pathogene Mikroorganismen (Bakterien und Pilze) vorkommen als in der Milch von Müttern, die ihre Brust nicht entleeren / per Hand / mit einer sterilen Pumpe entleeren. Diese Mikroorganismen gelangen mutmaßlich über die nicht absolut hygienische Aufbereitung der Milchpumpen in die Muttermilch (Moossavi et al., 2019; Rodríguez-Cruz et al., 2020), was allerdings nicht bedeutet, dass Milchpumpen routinemäßig sterilisiert werden sollten, eine adäquate Reinigung wird als ausreichend erachtet (Mitchell et al., 2022).
- Stillhütchenverwendung: Auch bei Stillhütchen mutmaßen manche Stillexpertinnen, dass diese zu Stillproblemen wie u.a. Milchstaus führen können, da Babys die Milch passiv aus der Hütchenspitze trinken und das Brustgewebe nicht richtig erfassen (Mitchell et al., 2022).
- Eine übermäßige Milchproduktion (Hyperlaktation): Wenn die Mutter mehr Milch bildet als ihr Kind trinkt (siehe Zu viel Milch), steigt ihr Risiko für wiederkehrende Milchstaus wahrscheinlich durch den erhöhten Druck im Brustgewebe, also in den milchbildenden Alveolen und den Milchgängen (Mitchell et al., 2022; Douglas, 2022b), Entzündungen und eine Dysbiose (Mitchell et al., 2022).
- Ungenügende oder seltene Entleerung der Brust, z.B. wenn das Kind zu selten gestillt wird, vorzeitig von der Brust genommen wird, bevor es die Brust von allein loslässt, oder eine ungewöhnlich große Pause zwischen den Stillmahlzeiten besteht. Das Kind kann plötzlich weniger oder gar nicht mehr trinken, z.B. bei Ablenkung, einer Reise, Fremdbetreuung, Berufstätigkeit der Mutter oder einem Stillstreik. Wie bei einer übermäßigen Milchbildung könnte hierbei ein zu hoher Druck im Brustgewebe entsteht, was zu einem Milchstau führen könnte (Douglas, 2022b).
- Beeinträchtigung des Milchspendereflexes z.B. durch Stress (Tang et al. 2014) (Besuch, Reise, Zeitdruck usw.), Erschöpfung, Rauchen oder Alkoholkonsum der Mutter. Wird der Milchspendereflex der Mutter beeinträchtigt, verbleibt mehr Milch in der Brust, der Druck im Brustgewebe steigt, das Baby bekommt weniger Milch (siehe auch Wenn der Milchspendereflex blockiert ist).
- Einschnüren der Brust durch Babytragetücher, Pumptrichter oder einen einengenden BH, z.B. einen ungünstig sitzenden Bügel-BH, oder Schlafen auf den Brüsten (Douglas, 2022b). Wer mag, kann auf einen BH und sonstige einengende Kleidung verzichten. Vermutlich kann Milchstau auch dadurch entstehen, wenn während des Stillens die Brust mit der Hand gehalten und geformt wird. Die Milchgänge unter den Fingern könnten abgedrückt werden, sodass sich die Milchbläschen dahinter nicht entleeren können.
- Ungünstiges Anlegen: Douglas (2022b) geht davon aus, dass auch suboptimales Anlegen des Babys das Milchstau-Risiko erhöht, erstens weil durch suboptimales Anlegen die Brust oder Bereiche davon nicht gut entleert werden und der Druck im Gewebe auf diese Weise steigt. Andererseits könnten beim suboptimalen Anlegen kleinste Verletzungen an der Brustwarze entstehen und im Zuge des Wundheilungsprozesses könnten Ausgänge der Milchkanäle an der Brustwarzenoberfläche durch feine Häutchen überwachsen werden.
Andere Knoten und Verhärtungen in der Brust
Milchstaus sind in der Stillzeit der häufigste Grund für Knoten und Verhärtungen in der Brust. Viele stillende Frauen erleben sie ein oder auch mehrere Male. Ein Milchstau ist schmerzhaft und entsteht relativ plötzlich innerhalb von Stunden oder 1-2 Tagen und bildet sich in der Regel durch häufiges Stillen nach Bedarf nach wenigen Tagen wieder zurück, indem die Milch wieder abfließt oder ins Gewebe resorbiert wird.
Ein Milchstau betrifft klassischerweise nur einen Teilbereich nur einer Brust im Gegensatz zur initialen Brustdrüsenschwellung, welche 2-5 Tage nach der Geburt auftritt und mit einer Schwellung, Spannung und ggf. auch Schmerzen und gestörtem Milchfluss in allen Bereichen beider Brüste einhergeht.
Eine ähnliche, generelle Brustdrüsenschwellung tritt auf, wenn das Stillen bzw. die Entleerung der Brust plötzlich eingestellt wird (s. Plötzliches Abstillen).
Knoten oder Verhärtungen, die längere Zeit in der Brust fortbestehen, sind kein Milchstau. In Zusammenhang mit der Milchbildung können auch eine Galaktozele (eine mit Milch gefüllte Zyste), ein laktierendes Adenom oder ein Abszess (eine mit infizierter Flüssigkeit gefüllte Kapsel) auftreten.
Eine Galaktozele ist relativ selten. Sie befindet sich in der Regel in der Nähe des Brustwarzenhofs und verursacht keine Schmerzen. Die Milch in der Zyste kann mit der Zeit eindicken. Die Schwellung ist rund und glatt. Wird sie zusammengedrückt, kann milchige Substanz aus der Brustwarze austreten. Wird die Galaktozele während der Stillzeit mit einer Nadel aspiriert, füllt sie sich wieder mit Milch auf. Häufige Aspirationen erhöhen die Gefahr von Infektionen. Manchmal bildet sich die Galaktozele noch während der Stillzeit oder nach dem Abstillen von allein zurück, manchmal bleibt sie auch nach dem Abstillen bestehen. Sie kann bei Bedarf während der Stillzeit oder nach dem Abstillen chirurgisch entfernt werden.
Fibroadenome und laktierende Fibroadenome treten am häufigsten im oberen, äußeren Quadrant der Brust auf und verursachen keine Schmerzen. Fibroadenome können jederzeit ab der Pubertät auftreten, das Wachstum laktierender Adenome wird durch die Stillhormone gefördert.
Auch Brusterkrankungen unabhängig von der Milchbildung können in der Stillzeit auftreten, auch Brustkrebs (s. Brustkrebs und Stillen).
Die Diagnostik und Therapie von Knoten und Verhärtungen in der Brust, die länger als einige Tage fortbestehen, gehört in den Zuständigkeitsbereich von Ärzt*innen.
Stellt sich heraus, dass ein Knoten (Abszess, Galaktozele oder Fibroadenom) chirurgisch entfernt werden soll, dann kann vor dem Eingriff mit der behandelnden Ärztin besprochen werden, dass der Bereich des Brustwarzenhofs bzw. der Bereich, an dem das Baby andockt, ausgespart wird, um das Weiterstillen zu ermöglichen und die Auswirkungen des Eingriffs auch auf die spätere Milchbildung nach weiteren Schwangerschaften zu minimieren. Denn Ärzte haben meist einen gewissen Spielraum, wo der Schnitt oder die Punktion gesetzt wird, und die wichtigsten Strukturen fürs Stillen und die Milchbildung befinden sich in der Nähe der Brustwarze (weitere Infos hierzu im Artikel Brustabszess).
Behandlung eines Milchstaus
Wie bereits unter dem Abschnitt Pathophysiologie dargestellt, haben sich Empfehlungen zur Behandlung von Milchstaus in letzter Zeit gewandelt und es bestehen weiterhin Kontroversen. Auf folgende Maßnahmen können sich verschiedene Expertinnen einigen:
- Die wichtigste Maßname zur Vorbeugung und Therapie eines Milchstaus ist häufiges, flexibles Stillen nach Bedarf (Douglas, 2022b; Mitchell et al., 2022), ggf. die Verbesserung des Anlegens (Douglas, 2022b). Oft verbessert sich die Situation ganz von alleine, wenn das Baby weiterhin häufig (z.B. alle 1–3 Stunden oder häufiger, ggf. auch mehrfach die Stunde) nach Bedarf gestillt wird.
- Eine Kühlung der Brust bzw. der betroffenen Stelle nach dem Stillen kann Ödeme und Entzündungen lindern (Mitchell et al., 2022). Für die Kälteanwendung können z.B. Gelpacks aus der Drogerie oder Apotheke oder gekühlte Quarkwickel verwendet werden, was in Deutschland verbreitet ist. Um Erfrierungen der Haut zu vermeiden, sollten gefrorene Gelpacks in ein Tuch gewickelt auf die Haut gelegt werden. Bevor das Kind wieder angelegt wird, sollte die Brust wieder angewärmt sein, da Kälte den Milchtransfer beeinträchtigen kann (Douglas 2022b).
- Schmerzmittel vor allem mit dem Wirkstoff Ibuprofen können in den üblichen Dosen entsprechend den Gebrauchsinformationen zur Schmerzlinderung, Entzündungshemmung und Abschwellung eingenommen werden, dabei kann die Mutter weiterstillen. Ibuprofen wirkt dabei im Gegensatz zu Paracetamol, einem weiteren in der Stillzeit geeigneten Schmerzmittel, nicht nur schmerzstillend, sondern auch enzündungshemmend und abschwellend (Mitchell et al., 2022).
Was heute zur Behandlung tendenziell nicht mehr empfohlen wird
- Über Jahrzehnte galt die Empfehlung, die Brust zusätzlich zum Stillen manuell oder mithilfe einer Milchpumpe zu entleeren (Amir, 2014). Die zusätzliche Entleerung der Brust wird heute nicht mehr generell empfohlen, weil sie zur unbeabsichtigten Steigerung der Milchmenge führen und somit das Risiko für weitere Milchstaus und Brustentzündungen erhöhen kann (Mitchell et al., 2022; Douglas 2022b). Die zusätzliche Entleerung gilt nur dann, wenn eine Mutter ihre Milchmenge steigern möchte oder ein Baby hat, das die Brust nicht (effektiv) entleeren kann.
- Die populäre Empfehlung, das Baby mit dem Kinn zur gestauten Stelle hin anzulegen (Amir, 2014), wird auch nicht mehr aufrechterhalten (Mitchell et al., 2022; Douglas 2022b). Douglas erläutert, dass die frühere Hypothese, nach der die Zunge die Milch mithilfe peristaltischer Bewegungen aus der Brust herausmelkt (und somit der stärkste Zug am Kinn stattfindet), in der Zwischenzeit widerlegt ist. Anstelle von akrobatischen Stillpositionen sollte das Baby in einer sicheren und bequemen Position angelegt werden, in der effektives, tiefes Anlegen möglich ist.
- Brustmassagen: Manche Frauen fangen bei einem Milchstau intuitiv an, ihre Brust zu massieren, um die Stauung zu lösen. In einer früheren Version des “Academy of Breastfeeding Medicine”-Protokolls (Amir, 2014) wurde eine Brustmassage explizit empfohlen. Diese sollte mithilfe eines Speiseöls oder eines anderen nicht toxischen Gleitmittels von der gestauten Stelle Richtung Brustwarze erfolgen (Amir, 2014). Manche Stillberaterinnen wiesen darauf hin, dass die sanfte Massage vor dem Milchstau, also zwischen der Brustwarze und dem Milchstau (und nicht hinter oder am Milchstau) durchgeführt werden soll, um Schmerzen und Verletzungen zu vermeiden (ggf. unter warmem Wasser z.B. unter der Dusche). Die Wirksamkeit von Brustmassagen wurde auch in Studien untersucht, mit vielversprechenden Resultaten. Allerdings verhindern methodische Schwächen der Studien sichere Schlussfolgerungen (Anderson et al., 2019; Douglas 2023). In der aktuellen Version des “Academy of Breastfeeding Medicine”-Protokolls (Mitchell et al., 2022) werden Brustmassagen nicht empfohlen. Die Autorinnen warnen vor Versuchen, den vermeintlichen “Pfropf” / “Ablagerungen” aggressiv herauszumassieren oder herauszudrücken, weil diese Maßnahmen ineffektiv sind und in Verletzungen und Entzündungen des Brustgewebes resultieren. Es besteht die Sorge, dass aggressive Brustmassagen das Risiko für die Ausbildung eines Abszesses erhöhen. Auch Douglas rät von Brustmassagen ab, weil diese den Druck im Gewebe, die Entzündung, die Ödeme und die Kompression von Milchgängen nur erhöht. Auch elektrische Zahnbürsten, “therapeutischer” Ultraschall und ähnliche Methoden sollten laut Douglas nicht eingesetzt werden (Douglas, 2022b), während Mitchell et al. (2022), den “therapeutischen” Ultraschall zur Reduzierung der Entzündung und der Ödeme in Erwägung zieht. Douglas widerspricht dieser Empfehlung aufgrund schwerwiegender methodischer Schwächen der Studie und weitgehender Unsicherheit bezüglich des Behandlungsprotokolls.
Prophylaxe von Milchstaus
Bei manchen Frauen treten Milchstaus (vorübergehend) immer wieder auf. Traditionell wird zur Vorbeugung weiterer Milchstaus empfohlen, die Brust vor jedem Stillen und ggf. einmal täglich unter der warmen Dusche durchzumassieren. Dazu kann die Mutter ihre Brust zwischen ihre Handflächen nehmen und das Brustgewebe zuerst waagerecht, dann senkrecht jeweils z.B. 7-8-mal gegenseitig verschieben. Wissenschaftlich ist diese Empfehlung jedoch nicht belegt. Es ist also nicht bekannt, ob diese Maßnahme wirklich zur Vorbeugung von Milchstaus führt. Konsens herrscht darüber, dass bei Brustmassagen keine Schmerzen entstehen dürfen und kein Druck auf das Brustgewebe ausgeübt werden soll, weil dies zu Verletzungen des Gewebes führen kann (Erläuterungen hierzu s. weiter oben (Douglas, 2022b)). Laut Douglas könnten natürliche Bewegungen der Brust im Alltag, wenn kein BH getragen wird, und eine sanfte Brustgymnastik – bei der die Brust nach oben und unten, rechts und links und kreisförmig sanft bewegt wird – ebenfalls zur Vorbeugung von Milchstaus beitragen (Douglas, 2022b).
Da Hyperlaktation, also eine übermäßige Milchbildung als wesentlicher Risikofaktor für Milchstaus gilt, wird eine sanfte, allmähliche Reduktion der Milchbildung auf die Bedürfnisse des Babys als zentrale Maßnahme zur Vorbeugung weiterer Milchstaus gesehen (Mitchell et al., 2022; Douglas, 2022) (s. den Artikel Zu viel Milch).
Betroffene Frauen sollten außerdem darauf achten, dass sie häufig nach Bedarf stillen. Wenn die Brust spannt, dann dürfen sie ihr Baby zum Trinken wecken. Sind sie von ihrem Baby getrennt, dann können sie in der Zeit ihre Brust manuell oder ggf. mit einer Pumpe entleeren. Wenn sie Beikost einführen, brauchen sie keine Stillmahlzeiten auszulassen, sondern können häufig weiterstillen und die Beikost auf mehrere kleine Portionen über den Tag verteilen (wie von der WHO empfohlen). So lässt sich Beikost brustschonend einführen.
Es lohnt sich zu überprüfen, ob etwas das Brustgewebe einschnürt (BH, Tragetuch usw.). Möglicherweise kollabieren manche Milchgänge vorübergehend unter Druck, sodass dahinter Milchstaus entstehen können.

Das Abpumpen von Muttermilch sollte nach Möglichkeit vermieden oder eingeschränkt werden (Mitchell et al., 2022). Ist die Milchgewinnung unvermeidbar, sollte in der Regel nur so viel Milch gewonnen werden, wie das Baby wirklich benötigt (Mitchell et al., 2022). Eine Ausnahme stellen kranke und frühgeborene Babys dar, bei denen zunächst eine Überproduktion aufgebaut werden muss, um den Bedarf später – wenn das Baby gesund bzw. reif ist – decken zu können (s. Aufbau und Aufrechterhaltung der Milchbildung nach Frühgeburt). Auch bei saugschwachen Babys muss zusätzlich zum Stillen gepumpt werden. Es gibt Mütter, die aufs Pumpen leider auch langfristig nicht verzichten können, weil ihre Babys die Brust nicht nehmen, daran nicht effektiv trinken können, oder weil sie aufgrund von Krankenhausaufenthalten oder einer Berufstätigkeit von ihren Babys viel getrennt sind. Diese Mütter haben ein langfristig erhöhtes Risiko für Milchstaus und Brustentzündungen. Eventuell können sie die Milch gelegentlich per Hand gewinnen, um möglichst alle Brustsegmente gut zu entleeren. Sie können nach jedem Pumpen ihre Brust manuell untersuchen und schauen, ob diese überall gleichmäßig entleert worden ist.
Stillhütchen sollten möglichst vermieden bzw. nur so kurz wie möglich verwendet werden (Mitchell et al., 2022).
Lecithin aus Soja oder Sonnenblumenkernen (5–10 g am Tag) darf zur Emulgierung der Milchfette eingenommen werden (Mitchell et al., 2022). Lecithin wird seit Jahrzehnten bei Milchstau empfohlen, basierend auf der Hypothese, dass Milchstaus auf Fettklumpen in der Milch beruhen, welche durch Emulgierung gelöst werden können (Lawrence & Lawrence, 1999). Lecithin gilt als sicher und verträglich (LactMed, 2023). Zur Wirksamkeit von Lecithin zur Auflösung oder Vorbeugung von Milchstaus existieren allerdings keine wissenschaftlichen Belege (LactMed, 2023). Einige Expertinnen halten die Einnahme von Lecithin für sinnlos (Baeza et al., 2022 und Douglas 2022).
Bei wiederkehrenden Milchstaus können auch Probiotika für die laktierende Brust prophylaktisch eingenommen werden (Mitchell et al., 2022). Die Evidenzbasis zur Wirksamkeit von Probiotika bei Milchstaus und anderen Stillproblemen des Mastitis-Spektrums gilt als “schwach”, d.h. es gibt zwar Hinweise auf ihre Wirksamkeit, diese sind jedoch aufgrund methodischer Schwächen unsicher (Crepinsek et al., 2020; Douglas, 2022b, Baeza et al., 2022). Daher ist auch diese Maßnahme umstritten.
Milchstau bei knotigen Veränderungen des Brustgewebes
Wenn Milchstau immer wieder an derselben Stelle auftritt, können eine fibrozystische Mastopathie (knotige Vermehrung des Brust-Bindegewebes, Fibroadenome, Zysten), ein Tumor oder andere Knoten in Erwägung gezogen werden (s. oben). In solchen Fällen ist es empfehlenswert, sich von einer Frauenärztin untersuchen zu lassen. In der Regel handelt es sich um gutartige Veränderungen der Brust. Wahrscheinlich behindern solche knotigen Veränderungen den Milchfluss an den betroffenen Stellen, sodass sich feste Bestandteile der Milch wie Fettkügelchen und Zellen eher absetzen, die Milch stellenweise eindickt, bzw. der Druck auf das Gewebe erhöht sein kann. In Einzelfällen kehren bei betroffenen Frauen die Milchstaus so häufig und hartnäckig wieder, dass sie sich überlegen, das Stillen zu beenden. Gut zu wissen, dass die Häufigkeit von Milchstaus im Laufe der Monate tendenziell abnimmt. Notfalls kann ein Baby nur an einer Brust weitergestillt werden, vor allem, wenn das Baby schon Beikost isst, wobei auch Vollstillen nur mit einer Brust möglich sein kann. Um die Häufigkeit von Milchstaus zu reduzieren, können betroffene Frauen auf dieselben Maßnahmen zurückgreifen wie Frauen ohne knotige Veränderungen des Brustgewebes.
Auswirkung von Milchstaus auf die Milchbildung
Ein Milchstau tritt typischerweise bei Müttern mit einer reichlichen Milchbildung auf. Kann die Milch an der betroffenen Stelle nicht abfließen, wird sie ins Gewebe resorbiert. Dabei kann es auch vorkommen, dass die mit Milch überfüllten Alveolen an der betroffenen Stelle zugrunde gehen und anschließend keine Milch mehr bilden. In den allermeisten Fällen betrifft dies nur einen sehr kleinen Bereich der Brust und fällt nicht ins Gewicht. Ein gesundes, nach Bedarf gestilltes Baby erhält nach wie vor so viel Milch, wie es braucht.
Frauen mit zu viel Milch haben oft wiederkehrende Milchstaus. In diesen Fällen ist es willkommen, dass sich die Milchbildung dabei leicht reduziert, wenn die Brust nicht zusätzlich – über den Bedarf des Babys hinaus – per Pumpe oder manuell entleert wird.
Es ist selten, dass ein Baby nach einem schweren Milchstau nicht mehr genug Milch an der Brust erhält (s. Bekommt mein Baby genug Muttermilch?). Dies sollte vor allem bei Babys in Betracht gezogen werden, die eine Saugschwäche haben oder bereits ohnehin dünn sind. In diesen Fällen kann es sinnvoll sein, die Gewichtszunahme des Babys engmaschig im Auge zu behalten und bei Bedarf durch eine zusätzliche Stimulation der Milchbildung durch Pumpen oder manuelle Entleerung gegenzusteuern und/oder, falls erforderlich, (vorübergehend) zuzufüttern.
In seltenen Einzelfällen, wenn ein großer Bereich einer Brust schwer von einem Milchstau betroffen ist, kann sich die Milchbildung in der betroffenen Brust auch langfristig verringern. Manche Babys bevorzugen dann die andere Brust, die mehr Milch bildet, sodass diese noch stärker und die betroffene Brust noch weniger zur Milchbildung stimuliert wird und so ein Ungleichgewicht zwischen beiden Brüsten entsteht. Bei Bedarf kann die Mutter versuchen, der einseitigen Stimulation entgegenzuwirken und das Baby wieder öfter an der Seite anlegen, die weniger Milch bildet. In Einzelfällen lehnen Babys eine Brust langfristig ab. In dem Fall kann nur an einer Brust weitergestillt werden, ggf. auch voll.
Quellen:
- Amir LH; Academy of Breastfeeding Medicine Protocol Committee. ABM clinical protocol #4: Mastitis, revised March 2014. Breastfeed Med. 2014 Jun;9(5):239-43.
- Anderson L, Kynoch K, Kildea S, Lee N. Effectiveness of breast massage for the treatment of women with breastfeeding problems: a systematic review. JBI Database System Rev Implement Rep. 2019 Aug;17(8):1668-1694.
- Baeza C, Paricio-Talayero JM, Pina M, De Alba C. Re: “Academy of Breastfeeding Medicine Clinical Protocol #36: The Mastitis Spectrum, Revised 2022” by Mitchell et al. Breastfeed Med. 2022 Nov;17(11):970-971.
- Berens P, Eglash A, Malloy M, Steube A, Academy of Breastfeedinf Medicine: ABM Clinical Protocol #26: Persistent Pain with Breastfeeding. Breastfeeding Medicine 2016;11(2).
- Crepinsek MA, Taylor EA, Michener K, Stewart F. Interventions for preventing mastitis after childbirth. Cochrane Database Syst Rev. 2020 Sep 29;9(9):CD007239.
- Day J: Breast Exam. Lactation Education Resources. Besucht im September 2025.
- Douglas P (a). Re-thinking benign inflammation of the lactating breast: A mechanobiological model. Womens Health (Lond). 2022 Jan-Dec;18:17455065221075907.
- Douglas P (b). Re-thinking benign inflammation of the lactating breast: Classification, prevention, and management. Womens Health (Lond). 2022 Jan-Dec;18:17455057221091349. doi: 10.1177/17455057221091349. Erratum in: Womens Health (Lond). 2023 Jan-Dec;19:17455057231157916.
- Douglas P (c). Re-thinking lactation-related nipple pain and damage. Womens Health (Lond). 2022 Jan-Dec;18:17455057221087865.
- Douglas P. Author response to comment on: Re-thinking benign inflammation of the lactating breast: Classification, prevention, and management. Womens Health (Lond). 2023 Jan-Dec;19:17455057231166452.
- LactMed (Drugs and Lactation Database): Lecithin. https://pubmed.ncbi.nlm.nih.gov/30000831/ Zuletzt aktualisiert im Februar 2023.
- Lawers J, Swisher A: Conseling the Nursing Mother. A Lactation Consultant´s Guide. 6. Auf. 2016. S. 393-394.
- Lawrence RA und Lawrence RM: Breastfeeding. A guide for the medical profession. 5. Auflage, 1999, Mosby, 6. Auflage, 2005, Elsevier Mosby, 8. Auflage, 2016, S. 269.
- Mitchell KB, Johnson HM, Rodríguez JM, Eglash A, Scherzinger C, Zakarija-Grkovic I, Cash KW, Berens P, Miller B; Academy of Breastfeeding Medicine. Academy of Breastfeeding Medicine Clinical Protocol #36: The Mastitis Spectrum, Revised 2022. Breastfeed Med. 2022 May;17(5):360-376. doi: 10.1089/bfm.2022.29207.kbm. Erratum in: Breastfeed Med. 2022 Nov;17(11):977-978.
- Moossavi S, Sepehri S, Robertson B, Bode L, Goruk S, Field CJ, Lix LM, de Souza RJ, Becker AB, Mandhane PJ, Turvey SE, Subbarao P, Moraes TJ, Lefebvre DL, Sears MR, Khafipour E, Azad MB. Composition and Variation of the Human Milk Microbiota Are Influenced by Maternal and Early-Life Factors. Cell Host Microbe. 2019 Feb 13;25(2):324-335.e4.
- Ramsay DT, Kent JC, Owens RA, Hartmann PE. Ultrasound imaging of milk ejection in the breast of lactating women. Pediatrics. 2004 Feb;113(2):361-7.
- Riordan J und Auerbach KG: Breastfeeding and Human Lactation, 2. Auflage, 1999; Jones and Bartlett Publishers
- Rodríguez-Cruz M, Alba C, Aparicio M, Checa MÁ, Fernández L, Rodríguez JM. Effect of Sample Collection (Manual Expression vs. Pumping) and Skimming on the Microbial Profile of Human Milk Using Culture Techniques and Metataxonomic Analysis. Microorganisms. 2020 Aug 21;8(9):1278.
- Tang L, Lee AH, Qiu L, Binns CW. Mastitis in Chinese breastfeeding mothers: a prospective cohort study. Breastfeed Med. 2014 Jan-Feb;9(1):35-8. doi: 10.1089/bfm.2013.0032. Epub 2013 Jun 20.
- Walker M: Breastfeeding Management for the Clinician. Using the Evidence. 4. Aufl. 2016. S. 605-606.
Weitere relevante Artikel zum Thema:
© Dr. Bauer – Publikationen in der Stillförderung. Text, Bilder und Videos urheberrechtlich geschützt. Vollständige Überarbeitung anhand aktueller Fachliteratur: August 2023. Letzte Änderungen: September 2025.
